Durante toda la gestación, el útero es una bolsa relajada de células musculares lisas relativamente desconectadas funcionalmente unas de otras. Esta bolsa está sellada en su base por un anillo fuertemente cerrado, el cuello uterino, que se mantiene firme e inflexible por fuertes fibras de colágeno .Estas características estructurales son mantenidas por la progesterona, una hormona esteroidal que la placenta fabrica y secreta a la sangre materna desde el comienzo del embarazo. Sin embargo, la placenta también produce y vierte a la sangre estrógeno, hormona que se opone a los efectos de la progesterona, promoviendo la contractilidad del músculo uterino.
Al principio, los niveles de estrógeno son relativamente bajos pero van aumentando conforme progresa el embarazo. El trabajo de parto comienza cuando el balance de los efectos de la progesterona y el estrógeno se inclina hacia los del estrógeno, y empiezan a primar así los estímulos que promueven la contracción .A medida que los niveles maternos de estrógeno suben, las células musculares del útero empiezan a establecer contactos íntimos entre ellas, formando pequeños túneles en las superficies de sus membranas plasmáticas, a través de los cuales sincronizan su actividad contráctil. La contracción, ahora coordinada de estas células musculares, lleva a contraerse a todo el útero. El estrógeno también capacita a las células musculares a que respondan a la oxitocina, una hormona que sintetiza el hipotálamo y que aumenta la fuerza de las contracciones uterinas e induce el trabajo de parto.
El comienzo del trabajo de parto recae sobre un” reloj natural”, que se establece tempranamente en la placenta y que controla la velocidad de avance del embarazo, esto funciona a través de la producción placentaria de la hormona liberadora de corticotrofina (CRH) cuya tasa de producción regula el momento del trabajo de parto. El feto, es capaz de responder al CRH y producir un sustrato que servirá para la síntesis y secreción de estrógeno. Mientras ocurren todos estos cambios, la CRH también hace que el feto produzca cortisol, hormona que asegura que sus pulmones sufrirán los cambios necesarios para la respiración. El cortisol hace que se extraiga agua de los pulmones y les permita inflarse. El resultado de estos efectos hormonales es una estrecha coordinación entre el nivel de desarrollo del feto y la función del útero, aplazando el trabajo de parto para un momento en que el infante ha logrado un desarrollo que lo hace apto para enfrentar el cambio de ambiente sin peligro para su salud y sobrevivencia. En consecuencia, la medición de los niveles de CRH en la sangre materna podría llevar a predecir la ocurrencia de parto prematuro e idear mejores formas de prevenirlo.
Pero no sólo eso hace el estrógeno, además estimula a la placenta a producir relaxina la que incrementa la flexibilidad de la sínfisis púbica y participa en la dilatación del cuello uterino y de prostaglandinas, las cuales inducen la producción de enzimas que degradan el colágeno del cuello uterino, convirtiendo a esta parte del útero en una estructura maleable que se dilatará progresivamente y que terminará abriéndose por efecto de la presión que ejerce la cabeza del infante durante el trabajo de parto (Figura 9).
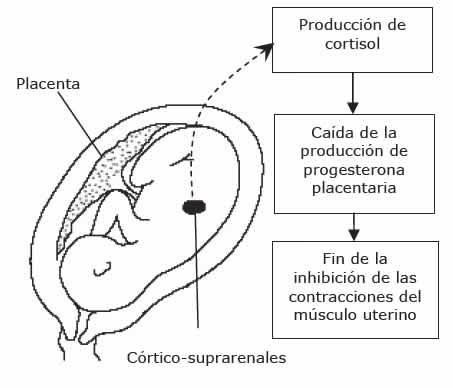
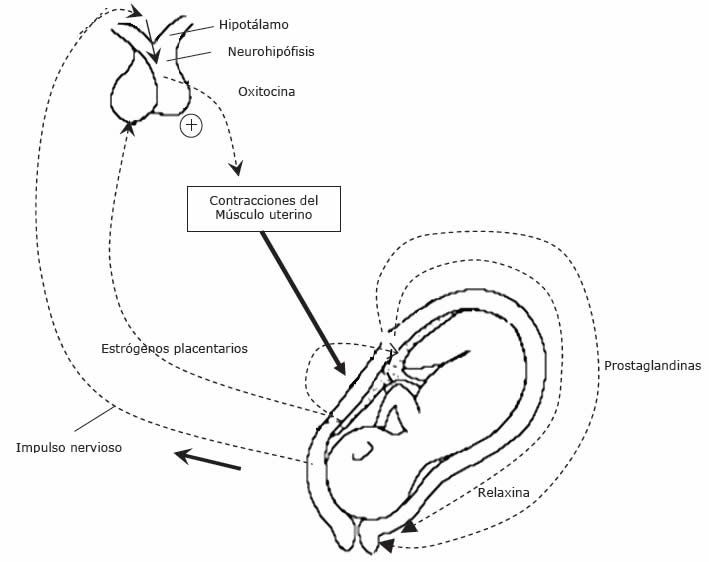
Figura 9. Cambios hormonales que desencadenan el nacimiento.
Una vez iniciadas las contracciones uterinas regulares se pueden distinguir tres fases del parto
- etapa o período de dilatación.
- etapa o período expulsivo.
- etapa o alumbramiento o expulsión de la placenta y anexos.
La duración de estos períodos varía de una mujer a otra según la edad, número de partos previos, intensidad de las contracciones uterinas, existencia de la bolsa amniótica, tamaño fetal, etc.
Figura 10. Etapas del parto.
Hormonas y Parto
El control de las contracciones durante el parto tiene lugar gracias a un sistema de retroalimentación positivo. Las contracciones del miometrio fuerzan el paso de la cabeza del feto por el cuello uterino, que se estira. Los receptores de estiramiento del cuello uterino envían impulsos a las células neurosecretoras del hipotálamo y hacen que éstas liberen oxitocina hacia el lóbulo posterior de la hipófisis. Luego dicha hormona viaja por la sangre al útero, donde estimula contracciones más fuertes del miometrio. Al intensificarse estas últimas, el cuerpo del feto estira más el cuello uterino y los impulsos resultantes hacen que se libere todavía más oxitocina. Al ocurrir el nacimiento, se rompe el ciclo de retroalimentación positiva con la disminución repentina de la distensión cervical.
Después del nacimiento y de la expulsión de la placenta, hay un período de seis semanas en el cual los órganos reproductores y la fisiología materna regresan al estado que tenían antes del embarazo. Dicho intervalo se denomina puerperio.
Ajustes del organismo al nacimiento
Durante la gestación, el embrión y luego el feto dependen completamente de la madre para su existencia, le proporciona oxígeno y nutrientes, elimina el dióxido de carbono y otros desechos, lo resguarda de los impactos y cambios de temperatura y le proporciona anticuerpos, que brindan protección contra ciertos patógenos. Al nacer el bebé, fisiológicamente maduro, se vuelve mucho más independiente y sus aparatos corporales deben realizar diversos ajustes.
A) Ajustes respiratorios: el feto depende por completo de la madre para obtener oxígeno y eliminar el dióxido de carbono. Los pulmones fetales se hallan colapsados o parcialmente llenos de líquido amniótico, el cual se absorbe al nacer. La producción de surfactante se inicia al sexto mes de desarrollo intrauterino y, puesto que el aparato respiratorio está muy desarrollado dos meses antes del nacimiento, los bebés prematuros que nacen luego de siete meses de gestación pueden llorar y respirar. La primera inspiración suele ser inusualmente profunda, ya que los pulmones no contienen aire, de modo que la exhalación es vigorosa y el bebé llora de manera natural. Los recién nacidos a término suelen respirar 45 veces por minuto durante las dos primeras semanas postnatales, para luego reducirse gradualmente hasta 12 veces por minuto.
B) Ajustes cardiovasculares: el cierre del agujero oval entre las aurículas del corazón fetal, que ocurre al nacer, desvía por primera vez la sangre desoxigenada hacia los pulmones. Una vez que se inicia el funcionamiento de los pulmones, el conducto arterioso (vaso sanguíneo transitorio, que permite el flujo de sangre de la arteria pulmonar a la aorta) también se ocluye como resultado de la contracción del músculo liso de su pared y se transforma en el ligamento arterioso. Al nacer, el pulso del recién nacido varía en el intervalo de 120 a 160 latidos por minuto y puede llegar hasta 180 latidos con la estimulación. El consumo de oxígeno se incrementa tras el nacimiento y ello estimula la mayor formación de eritrocitos y hemoglobina, si bien disminuye rápidamente hacia el séptimo día postnatal.
Prematuros
El nacimiento de un bebé fisiológicamente inmaduro se acompaña de ciertos riesgos. En general, se considera prematuro al recién nacido con peso menor de 2.500 g en el momento del nacimiento. Las probabilidades de nacimiento prematuro aumentan en relación a:
- Uso de drogas,
- cuidados prenatales deficientes,
- antecedentes de parto prematuro, y
- edad materna menor de 16 ó mayor de 35 años.
http://www.blogdebiologia.com/2014/02/el-parto.html

