Proteína para las vacunas cubanas
La misión establecida del CIM es “obtener y producir nuevos biofármacos destinados al tratamiento del cáncer y otras enfermedades crónicas no transmisibles”, pero el centro de tecnología de punta creado en la década de 1990 también es parte hoy en el desarrollo de candidatos vacunales contra la COVID-19.
“Lo que se hizo fue tomar ese mismo fermentador, y en vez de sembrarlo con una célula productora de anticuerpos, lo sembramos con una que produce la RBD del SARS-CoV-2. De ahí sacas gran cantidad de esa proteína y va al Instituto Finlay de Vacunas (IFV). Allí conjugan y terminan el proceso, que realmente concluye cuando se envasa en el Centro de Biopreparados (Biocen).
“Si el centro tiene un determinado protagonismo en el enfrentamiento a la COVID-19 es porque estamos usando nuestra capacidad productiva, nuestros fermentadores, para producir la proteína de las vacunas Soberana. Lo que se hace aquí es el proceso de producción; la concepción de la vacuna y la estrategia de vacunación están en el IFV.
“Hay que fabricar en un fermentador la proteína que conforma la vacuna. Y nuestros equipos sí tienen mucha experiencia en la fermentación de células de mamífero, porque esas son las células donde se producen los anticuerpos monoclonales. La instalación productiva para monoclonales es la que estamos usando ahora para producir ese componente de las vacunas”.
Soberana 01
Vacuna basada en el antígeno RBD del nuevo coronavirus, producido a partir de células de mamíferos. La formulación, además, contiene antígenos de membrana del meningococo serotipo B, más hidróxido de aluminio como adyuvante.
Soberana 02
Vacuna de subunidades proteicas compuesta por proteína del RBD del SARS-CoV-2 producida por biotecnología en células CHO (derivadas de ovario de hámster chino), conjugada covalentemente al toxoide tetánico y absorbida en gel de hidróxido de aluminio.
Soberana Plus
Vacuna de subunidades proteicas compuesta por la proteína del RBD del SARS-CoV-2 producida por biotecnología en células CHO, expresada en forma dimérica y absorbida en gel de hidróxido de aluminio.
O sea, la capacidad que aporta en este caso el CIM es fabricar...
−Fabricar. En la biotecnología tú produces proteína recombinante en el interior de una célula viva. Simplificando: tomas una célula, sacas el gen que deseas, vas a un fermentador, la célula prolifera allí y de ahí sacas lo que quieres. En la mayoría de los casos, esa célula es una bacteria o una levadura; de hecho, el interferón se hace en bacterias. La vacuna contra la hepatitis B se hace en levadura.
“Pero en los noventa empezó la idea de producir anticuerpos, y estos no se pueden producir en bacteria ni en levadura porque son moléculas muy grandes; entonces, hubo que hacer la misma transfección genética, pero en células de mamífero, que van a un fermentador y son las que producen los anticuerpos. Este centro se hizo para eso: la capacidad productiva nuestra no es de fermentación bacteriana, sino en células de mamífero”.
“Y el componente proteico de la Soberana se hace en célula de mamífero. Por tanto, estamos utilizando la capacidad productiva del CIM, además de que seguimos produciendo lo que producimos regularmente: anticuerpos para tratar cáncer, enfermedades autoinmunes y otras”.
¿Es el único centro con esa capacidad en Cuba?
−El único centro con esa capacidad a escala industrial, producir proteína recombinante en células de mamífero.
“La célula se cultiva. Cuando ya tienes la célula que produce el anticuerpo que quieres, se multiplica, se saca en viales, se congela en nitrógeno líquido de manera que sea siempre la misma (sacas un vial ahora y sacas uno en cuatro años y es la misma célula, garantizas la reproducibilidad del proceso). Cuando vas a iniciar la producción, sacas un vial, lo descongelas, siembras un frasco, sacas la célula y siembras un fermentador”.
¿Qué capacidad de producción tiene el CIM?
-Bastante grande. Decenas de kilogramos. Este centro se preparó para producir anticuerpos con destino a tratamientos. Cuando usas anticuerpos para tratamiento, tienes que inyectar al paciente, en dependencia del tratamiento, 2 g en algunos casos, 5 g en otros, o 10 g. Son gramos. Y si son miles de pacientes, tienes que producir kilogramos.
“Cuando usas eso para producir una vacuna, que necesitas 1 mg, se multiplica la capacidad de producción. Esa es la ventaja que tenemos para participar como unidad productiva en el proyecto del IFV. Tenemos una capacidad de producción, en masa, mucho mayor que la necesaria para la vacuna. Estamos por encima de la necesidad. El CIM puede producir toda la proteína necesaria para vacunas en una campaña de vacunación masiva. En masa de gramos y kilogramos, el centro está preparado para producir diez veces eso.
“No es lo mismo el nivel de producción para terapéuticos que para vacunas. Para estas vacunas, la cantidad que se pone en el vial es muy poca, porque cuando inyectas el antígeno a una persona, su sistema inmune produce anticuerpos. Por eso el nombre técnico de las vacunas es inmunoterapia activa. Ahora, cuando pones anticuerpos en vena a un paciente, estás haciendo inmunoterapia pasiva: el sistema inmune no produce, se los das desde afuera.
“Entonces, las cantidades son completamente diferentes. Aquí hay un escalado productivo que se utiliza para monoclonales, pero ahora parte de esa capacidad la estamos utilizando para las vacunas contra la COVID-19”.
No se requiere un cambio de tecnología o know how.
−La diferencia radica en con qué siembras el fermentador. Nosotros tenemos el fermentador, los ingenieros que lo manejan, el medio de cultivo... La diferencia es si pones una célula que contiene el gen de un anticuerpo o una célula que contiene el gen de la proteína de la vacuna.
Doctor, me decía antes que mantienen su rutina productiva. ¿Este momento de emergencia de la COVID-19 no ha afectado la producción regular del CIM?
−Mira, lo que afecta la producción regular de nosotros es el bloqueo de Estados Unidos. Es la verdad, porque hay productos que comprar y realmente se entorpece todo.
“Cuando nosotros montamos este centro y compramos los fermentadores para producir los anticuerpos, en Estados Unidos comenzaron una campaña afirmando que era para producir armas biológicas. Por aquellos años, en 2002, John Bolton, el mismo que fue hace poco asesor de Seguridad Nacional de Trump, dijo que Cuba tenía un programa de armas biológicas.
“No es muy conocido, pero en ese tiempo vino a Cuba un grupo de generales retirados del Ejército de Estados Unidos, del CDI (Center for Defense Information). Vinieron a este centro. Luego publicaron un reporte (me muestra su única copia impresa. El documento, A First-hand Report: Cuban Biotechnology − Reporte de primera mano: biotecnología cubana, fue publicado en 2003 y está disponible en internet).
“Vinieron, los paseamos por todo el lugar. ‘¿Quieren entrar ahí? Vamos a entrar’. Uno quería ver los fermentadores. ‘Bueno, tiene que quitarse la ropa, vestirse de estéril’. Y entró. Y miró. El informe fue bueno, dijeron que no habían visto ninguna evidencia de que aquí se hiciera algo de lo que Bolton decía. Hubo uno, incluso, que comentó que los cubanos fueron más abiertos con ellos de lo que hubieran sido en una compañía en Estados Unidos”.
¿Usted ya se vacunó?
−Sí. Yo formé parte del primer grupo que se vacunó en la primera vez que se usó la Soberana 01. El primer grupo de voluntarios. Después ese grupo se protegió con la Soberana 02, porque en un ensayo clínico en humanos de algo que no se ha usado nunca, se comienza con dosis muy bajas, que van aumentando luego. Los primeros voluntarios recibimos una dosis muy baja; por eso, recibimos luego una nueva dosis, la que se usa ahora, que se sabe que protege.
Llevará una tercera, entonces...
−Sí, ya pasé por todo eso. Primera, segunda y tercera: Soberana 02, Soberana 02 y Soberana 01 de refuerzo.
¿Cómo está en cuanto a anticuerpos?
−Luego de la tercera dosis, no se ha medido todavía. Me toca la medición dentro de un par de semanas. Al principio, en aquella etapa inicial, nos hacían análisis semanales. Pero cuando entras en este esquema de inmunización que busca proteger a la persona, aplicas primera, segunda y tercera dosis y un mes después mides anticuerpos.
“Ahora, el dato que tienen los colegas del Instituto Finlay de Vacunas, de otros compañeros que han recibido este mismo esquema, es que la respuesta de anticuerpos ha sido muy buena. Los vacunados levantan anticuerpos, más anticuerpos que quien se enfermó”.
Es algo bueno...
−Es muy bueno. El que enfermó de COVID-19 queda con anticuerpos. Los virus dejan determinado periodo de inmunidad, unos más, otros menos. El sarampión te deja inmune de por vida; otros no, dejan durante un tiempo, cada uno es diferente. Cuando supera la enfermedad, el paciente de COVID-19 tiene anticuerpos de la respuesta que generó... ¿Cuánto duran? No lo sabemos de forma definitiva. Eso lo dirá el tiempo.
Hay datos por aquí y por allá... Un estudio entre más de 3 000 trabajadores de la salud por los CDC de Estados Unidos, dos meses; un estudio en Wuhan, China, hasta nueve meses; un estudio publicado en The Lancet Microbe, con sujetos en Singapur, determinó que los anticuerpos disminuyen en personas diferentes a ritmos diferentes... He visto también estudios que hallaron evidencias de hasta tres, seis meses...
−Tiene que pasar el tiempo. Eso está en estudio. Quizá en dos años sepamos con mayor certeza.
“Lo que decía con respecto a los vacunados y el dato de los investigadores del IFV: la persona que se vacuna hace más anticuerpos que aquella que se enfermó. La respuesta de anticuerpos de Soberana 02 es muy buena. Ahora, ¿cuánto tiempo protegerá esa respuesta? Eso tampoco lo sabemos. Es una comprobación en tiempo real, y tendrá que pasar el tiempo”.
¿Cree que sea distinta la aproximación al acto de vacunarse en un científico y en una persona que, digamos, se dedica a una actividad no científica?
−La población cubana tiene masivamente cultura sobre temas médicos y científicos, empezando porque el nivel de escolaridad es, como mínimo, de grado 12. La gente lee, ve los programas de televisión, sigue al doctor Durán... Es una población muy participativa e interesada en temas médicos. Marcas para comprar el pan en una cola y escuchas a la gente hablar de las vacunas, del RBD, de que si la primera dosis, la segunda... Hay una cultura popular en estos temas, lo cual hace que la población participe mucho en estos emprendimientos. Y ha habido experiencias positivas que han marcado esa actitud.
“En los ochenta hubo una epidemia de meningitis meningocócica, y la vacuna, la que hicieron en el Finlay, cortó la epidemia poblacionalmente. Después esa vacuna se llevó a otros países. Y en Cuba los niños son vacunados contra 13 enfermedades. Yo puedo hablar en términos de moléculas y otras especificidades, pero la reflexión que yo te pueda hacer sobre eso, la puede hacer cualquiera en la calle. La actitud del cubano ante la intervención preventiva es muy culta, muy racional”.
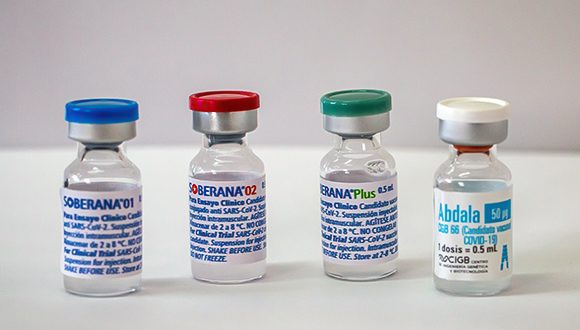
Candidatos vacunales cubanos contra la COVID-19. Foto: Abel Padrón Padilla/ Cubadebate.
Plataformas dominadas, vacunas seguras
Doctor, en una entrevista anterior hablaba con el ingeniero genetista Luis Herrera sobre la apuesta segura cubana por plataformas tecnológicas ya dominadas. Le comentaba que, de cierta forma, y con permiso de los científicos, pudiera decirse que tienen ya varios años de pruebas.
−En la Soberana 02, la plataforma es el toxoide tetánico. Aquí estamos vacunando contra el tétanos hace décadas. A ese toxoide le hemos conjugado ahora el RBD del SARS-CoV-2. En sentido estricto, tienes que probar la inocuidad de eso. De hecho, la mayor parte del peso molecular ahí es de toxoide tetánico. Y aquí hay millones de personas que lo han recibido.
“Igual que la otra plataforma, la antimeningocócica, con el RBD de este virus... O sea, la inocuidad de la vacuna está garantizada. Mucho más cuando son vacunas de proteínas, porque hoy hay vacunas de ácido nucleico, de RNA, y un ácido nucleico, al menos teóricamente, pudiera replicarse, es una molécula autorreplicativa. Hasta ahora no se ha demostrado, pero teóricamente tienen ese peligro.
“Las vacunas cubanas son de proteínas, y ninguna proteína se autorreplica. El paciente recibe los miligramos que se le ponen, y punto. No hay riesgo de replicación. Aquí no está ni siquiera la proteína entera, sino el RBD, el receptor biding domain (dominio de unión al receptor). El virus tiene esa espiga, la spike, que es una proteína, y ahí hay una zona (el RBD) que se une al receptor (receptor ACE-29) de la célula que va a infectar en el organismo humano. No es ni siquiera la proteína spike completa, es una parte de ella, el RBD, que es la diana de las vacunas cubanas.
“Cuba tenía esas plataformas en que se han basado las vacunas ya montadas, estudiadas, con sistemas de calidad, control de pureza... Es un know how que está ahí.
“Por ejemplo, la vacuna contra la meningitis tiene un sistema de calidad que lo ha inspeccionado todo el mundo. La biotecnología cubana exporta a más de 40 países, y cada vez que se exporta a un país, la agencia exportadora de ese país viene a inspeccionar todo el sistema productivo. Todo tiene que estar transparente y al día. Y con un sistema de calidad para cada producto. Estas vacunas, la VA-MENGOC-BC y el toxoide tetánico, tienen montado un sistema de calidad desde hace décadas”.
¿El proceso de una vacuna como CIMAvax, del CIM, es similar al de una de estas vacunas contra la COVID-19?
−En cáncer, nosotros hablamos de vacuna terapéutica, porque no es para prevenir el cáncer, sino para tratar a un paciente ya enfermo. Cuando es tratamiento, generalmente tienes que suministrar dosis más altas y por más tiempo. Aquí tenemos pacientes de cáncer que han estado vacunándose mensualmente durante diez años. No cura el cáncer, el tumor está ahí, no desaparece, pero no crece. Aumenta la supervivencia de los pacientes. Eso implica que la cantidad de vacuna que hay que producir por sujeto es mayor, y el proceso es más complicado.
“Nosotros tenemos esta vacuna terapéutica, CIMAvax, que fue la que dio origen a la negociación con el Roswell Park Center de Nueva York”.
¿Se mantiene esa cooperación?
−Sí. Los estudios los hacen en conjunto con nosotros. Nos reunimos periódicamente. Ahora, con la COVID-19, por teleconferencia. Esa colaboración funciona, discuten con nosotros el protocolo de los ensayos clínicos que hacen”.
Lage afirma que “se generan distorsiones. El mercado no responde a la demanda real, sino a la demanda solvente, la del que puede pagar”. Foto: The Strategist.




