|
|
۰۪۪۫۫●۪۫۰ Salud, Temas Varios ۰۪۪۫۫●۪۫۰: ★*·.·´¯`·.·*★ RECONOCIENDO UNA A.C.V. en PPS. ★*·.·´¯`·.·*★*
Choisir un autre rubrique de messages |
|
Réponse |
Message 1 de 10 de ce thème |
|
| De: Roxana Tana (message original) |
Envoyé: 21/05/2010 21:57 |
HAZ CLICK SOBRE EL DOC. POWER POINTS
|
|
|
 Premier
Premier
 Précédent
2 à 10 de 10
Suivant
Précédent
2 à 10 de 10
Suivant
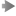 Dernier
Dernier
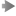
|
|
Réponse |
Message 2 de 10 de ce thème |
|
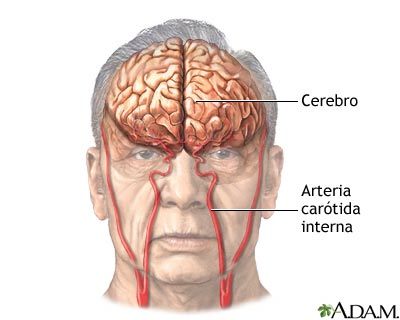
Accidente cerebrovascular
Imágenes
Las áreas principales del cerebro tienen una o
más funciones específicas.
Estenosis carotídea; radiografía de la arteria izquierda
El arteriograma carotídeo es un estudio de rayos X
que sirve para determinar si existe una estrechez u otra anomalía en la
arteria carótida, que es la arteria principal que va al cerebro. Este
es un angiograma de la arteria carótida común izquierda (vista lateral,
frontal y anterior) que muestra una estrechez severa (estenosis) de la
arteria carótida interna justo más allá de la división de la arteria
carótida común hacia las ramas internas y externas.
Estenosis carotídea; radiografía de la arteria derecha
Angiograma de la arteria carótida derecha que
muestra un estrechamiento severo (estenosis) de la arteria carótida
interna justo más allá de la bifurcación carotídea. En esta diapositiva
se ve un agrandamiento de la arteria o ulceración en el área luego de la
estenosis. Obsérvese el segmento estrecho cerca del extremo inferior de
la imagen.
Embolia
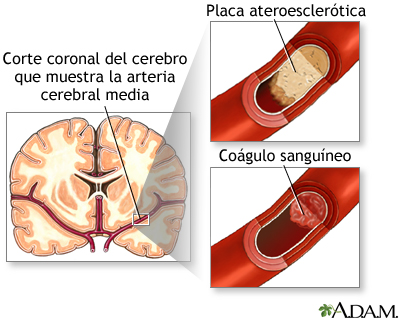 La embolia consiste en una pérdida de las
funciones cerebrales debido a la falta de irrigación sanguínea hacia
ciertas áreas del cerebro. La obstrucción, por lo general, ocurre cuando
un coágulo o un pedazo de placa aterosclerótica se desprende de otra
área del cuerpo y se aloja en la vasculatura del cerebro. La embolia consiste en una pérdida de las
funciones cerebrales debido a la falta de irrigación sanguínea hacia
ciertas áreas del cerebro. La obstrucción, por lo general, ocurre cuando
un coágulo o un pedazo de placa aterosclerótica se desprende de otra
área del cuerpo y se aloja en la vasculatura del cerebro.
Función del tronco del encéfalo
La embolia que afecta al tronco del encéfalo
puede ser potencialmente mortal, debido a que esta área del cerebro
controla funciones tales como la respiración y hace que el corazón
palpite. La embolia del tronco del encéfalo también puede causar visión
doble, náusea y pérdida de la coordinación.
Función del cerebelo
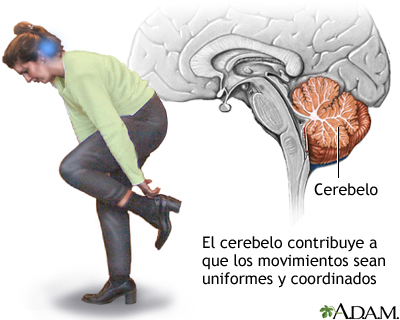 El cerebelo procesa información proveniente de
otras áreas del cerebro, de la médula espinal y de los receptores
sensoriales con el fin de indicar el tiempo exacto para realizar
movimientos coordinados y suaves del sistema muscular esquelético. La
embolia que afecte el cerebelo puede causar mareo, náusea y problemas de
equilibrio y coordinación. El cerebelo procesa información proveniente de
otras áreas del cerebro, de la médula espinal y de los receptores
sensoriales con el fin de indicar el tiempo exacto para realizar
movimientos coordinados y suaves del sistema muscular esquelético. La
embolia que afecte el cerebelo puede causar mareo, náusea y problemas de
equilibrio y coordinación.
Función del hemisferio cerebral izquierdo
|
|
|
|
Réponse |
Message 3 de 10 de ce thème |
|
Endarterectomía
 La endarterectomía es un procedimiento quirúrgico
que remueve del revestimiento de una arteria el material de la placa
que se ha formado. La endarterectomía es un procedimiento quirúrgico
que remueve del revestimiento de una arteria el material de la placa
que se ha formado.
Accidente cerebrovascular - SerieParte 1
 Mucha parte del cerebro es irrigada con sangre
por las arterias carótidas internas.Parte 2 Mucha parte del cerebro es irrigada con sangre
por las arterias carótidas internas.Parte 2
Las arterias carótidas internas se ramifican en
la base del cerebro en un área llamada el círculo de Willis.Parte 3
Un coágulo de sangre (trombo) se puede formar en
el cuerpo, desprenderse y viajar al cerebro a través de una arteria
carótida y el círculo de Willis.
Parte 4
El coágulo sanguíneo puede obstruir el paso de la
sangre a través de una arteria cerebral, privando a los tejidos
cercanos de oxígeno y nutrientes. El resultado es un accidente
cerebrovascular.
Acumulación de placa en las arterias
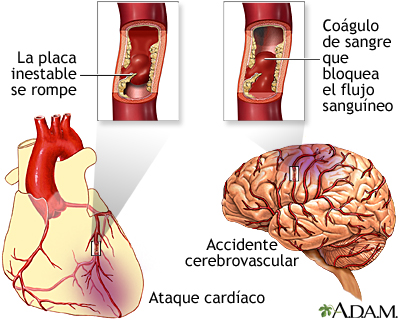 Un ataque cardíaco o un accidente cerebrovascular
puede ocurrir cuando se rompe un área de placa (ateroesclerosis) y se
forma un coágulo sobre el sitio, bloqueando el flujo de sangre a los
tejidos del órgano. Un ataque cardíaco o un accidente cerebrovascular
puede ocurrir cuando se rompe un área de placa (ateroesclerosis) y se
forma un coágulo sobre el sitio, bloqueando el flujo de sangre a los
tejidos del órgano.
Un accidente cerebrovascular sucede cuando el flujo sanguíneo a una
parte del cerebro se interrumpe debido a que un vaso sanguíneo en dicho
órgano se bloquea o se rompe.
Si se detiene el flujo sanguíneo durante más de unos pocos segundos,
el cerebro no puede recibir sangre y oxígeno. Las células cerebrales
pueden morir, causando daño permanente.
Hay dos tipos principales de accidente cerebrovascular: accidente
cerebrovascular isquémico y accidente cerebrovascular hemorrágico.
ACCIDENTE CEREBROVASCULAR ISQUÉMICO
El accidente cerebrovascular isquémico ocurre cuando un vaso
sanguíneo que irriga sangre al cerebro resulta bloqueado por un coágulo
de sangre. Esto puede suceder de dos maneras:
- Se puede formar un coágulo en una arteria que ya está muy estrecha,
lo cual se denomina trombo. Si bloquea la arteria completamente, se
denomina un accidente cerebrovascular trombótico.
- Un coágulo se puede desprender de alguna parte en el cuerpo y viajar
hasta el cerebro para bloquear una arteria más pequeña. Esto se
denomina embolia y causa un accidente cerebrovascular embólico.
Los accidentes cerebrovasculares isquémicos pueden resultar del
taponamiento de las arterias, una afección llamada ateroesclerosis (ver
accidente cerebrovascular secundario a la ateroesclerosis). Esto puede
afectar las arterias dentro del cerebro o las arterias en el cuello que
llevan sangre al cerebro. La grasa, el colesterol y otras sustancias se
acumulan en la pared de las arterias formando una sustancia pegajosa
llamada placa. Con el tiempo, la placa se acumula. Esto a menudo
dificulta el flujo apropiado de la sangre, lo cual puede provocar que
ésta se coagule.
Los accidentes cerebrovasculares isquémicos también pueden ser
causados por coágulos de sangre que se forman en el corazón. Estos
coágulos viajan a través de la sangre y pueden atascarse en las pequeñas
arterias del cerebro, lo cual se conoce como embolia cerebral.
Ciertos fármacos y afecciones médicas pueden hacer que la sangre sea
más susceptible de coagularse y elevan el riesgo de accidente
cerebrovascular isquémico. Una causa común de accidente cerebrovascular
isquémico en personas menores de 40 años es la disección carotídea o una
ruptura en el revestimiento de la arteria carótida. La ruptura permite
el flujo de sangre entre las capas de esta arteria. Esto causa
estrechamiento de la arteria que no se debe a la acumulación de placa.
ACCIDENTE CEREBROVASCULAR HEMORRÁGICO:
Un accidente cerebrovascular hemorrágico ocurre cuando un vaso
sanguíneo en parte del cerebro se debilita y se rompe, provocando que la
sangre se escape hacia el cerebro. Algunas personas tienen defectos en
los vasos sanguíneos del cerebro que hacen que esto sea más probable. El
flujo de sangre después de la ruptura del vaso sanguíneo causa daño a
las células cerebrales.
Para obtener mayor información sobre este tipo de accidente
cerebrovascular, ver: accidente cerebrovascular hemorrágico.
RIESGOS DEL ACCIDENTE CEREBROVASCULAR:
La hipertensión arterial es el factor de riesgo número uno para
accidentes cerebrovasculares. Los siguientes factores también
incrementan el riesgo:
- Diabetes
- Antecedentes familiares de la enfermedad
- Cardiopatía
- Colesterol alto
- Aumento de la edad
Ciertos medicamentos incrementan las probabilidades de formación
de coágulos y, por lo tanto, las posibilidades de sufrir un accidente
cerebrovascular. Las píldoras anticonceptivas pueden aumentar las
posibilidades de coágulos sanguíneos, especialmente en mujeres que fuman
y tienen más de 35 años.
Los hombres tienen más accidentes cerebrovasculares que las mujeres,
pero estas últimas tienen riesgo de presentar un accidente
cerebrovascular durante el embarazo y en las semanas inmediatamente
posteriores a éste.
Los siguientes factores incrementan el riesgo de sangrado dentro del
cerebro, lo cual lo hace a uno más propenso a sufrir un accidente
cerebrovascular:
- Consumo de alcohol
- Trastornos hemorrágicos
- Consumo de cocaína
- Traumatismo craneal
Para mayor información, ver: factores
de riesgo y prevención de accidente cerebrovascular.

|
|
|
|
Réponse |
Message 4 de 10 de ce thème |
|
Los síntomas del accidente cerebrovascular dependen de qué parte del
cerebro esté dañada. En algunos casos, es posible que una persona ni
siquiera se dé cuenta de que ha tenido un accidente cerebrovascular.
Los síntomas generalmente se presentan de manera súbita y sin aviso o
pueden ocurrir a intervalos durante el primero o segundo día. Los
síntomas por lo general son más severos apenas sucede el accidente
cerebrovascular, pero pueden empeorar lentamente.
Se puede presentar un dolor
de cabeza, especialmente si el accidente cerebrovascular es causado
por sangrado en el cerebro. El dolor de cabeza:
- Comienza repentinamente
- Ocurre al estar acostado
- Lo despierta a uno
- Empeora cuando usted cambia de posición o cuando se agacha, hace
esfuerzo o tose
Otros síntomas dependen de la gravedad del accidente cerebrovascular y
de la parte del cerebro afectada. Los síntomas pueden abarcar:
- Debilidad muscular en la cara, el brazo o la pierna (por lo regular
sólo en un lado)
-
Entumecimiento
u hormigueo en un lado del cuerpo
- Problemas para hablar o entender a otros que estén hablando
- Problemas con la vista, incluyendo disminución
de la visión, visión doble o ceguera total
- Cambios en la sensibilidad que afectan el tacto y la capacidad para
sentir el dolor, la presión, las temperaturas diferentes u otros
estímulos
- Cambios en la audición
- Cambio en la lucidez mental (incluyendo coma,
somnolencia
y pérdida
del conocimiento)
- Cambios emocionales, de personalidad y estado de ánimo
- Confusión o pérdida de memoria
-
Dificultad
para deglutir
- Cambios en el sentido del gusto
- Dificultad para leer o escribir
-
Pérdida
de la coordinación
-
Pérdida
del equilibrio
- Torpeza
- Problemas para caminar
- Mareos o sensación anormal de movimiento (vértigo)
- Falta de control de esfínteres
Se debe llevar a cabo un examen físico y neurológico completo. El
médico:
- Verificará si hay problemas con la visión, el movimiento, la
sensibilidad, los reflejos, la comprensión y el habla. El médico y las
enfermeras repetirán este examen con el tiempo para ver si el accidente
cerebrovascular está empeorando o mejorando.
- Auscultará para ver si hay un ruido anormal, llamado "soplo", al
usar un estetoscopio para escuchar las arterias carótidas en el cuello.
Un soplo es causado por flujo sanguíneo turbulento.
- Revisará y evaluará la presión arterial, la cual puede estar alta.
Los exámenes le pueden ayudar al médico a determinar el tipo, la
localización y la causa del accidente cerebrovascular y descartar otros
trastornos que pueden ser responsables de los síntomas.
- Una tomografía computarizada del cerebro a menudo se realiza poco
después del comienzo de los síntomas del accidente cerebrovascular.
Asimismo, se puede hacer una resonancia magnética en lugar o después de
ésta.
- Se puede realizar una angiografía
por resonancia magnética (ARM) o angiografía por tomografía
computarizada para ver si hay vasos sanguíneos anormales en el cerebro
que puedan haber causado el accidente cerebrovascular.
- Se puede hacer una ecocardiografía
si el accidente cerebrovascular pudo haber sido causado por un coágulo
sanguíneo proveniente del corazón.
- Un dúplex
carotídeo (un tipo de ecografía) puede mostrar si el estrechamiento
de las arterias del cuello (estenosis carotídea) llevó a un accidente
cerebrovascular.
- Una angiografía
de la cabeza puede revelar cuál vaso sanguíneo está bloqueado o
sangrando y ayudarle al médico a decidir si la arteria se puede reabrir
usando una sonda delgada.
- Los exámenes de laboratorio incluirán un conteo
sanguíneo completo (CSC), tiempo
de sangría y exámenes de la coagulación sanguínea (tiempo
de protrombina o tiempo
parcial de tromboplastina).
- Un electrocardiograma
(ECG) y un monitoreo del ritmo cardíaco pueden ayudar a determinar si
un latido cardíaco irregular (como fibrilación
auricular) causó el accidente cerebrovascular.
- También se puede efectuar una punción raquídea (examen del líquido
cefalorraquídeo).

Un accidente cerebrovascular es una emergencia médica. El tratamiento
inmediato puede salvar vidas y reducir la discapacidad. Llame al número
local de emergencias (911 en los Estados Unidos) o busque atención
médica inmediata ante los primeros signos de accidente cerebrovascular.
Es importante llevar a la persona a la sala de urgencias
inmediatamente para determinar si el accidente cerebrovascular se debe a
sangrado o a un coágulo sanguíneo, de manera que se pueda iniciar el
tratamiento apropiado dentro de las 3 horas siguientes al comienzo
del problema.
El tratamiento depende de la gravedad y causa del accidente
cerebrovascular. Se requiere hospitalización para la mayoría de los
accidentes cerebrovasculares.
TRATAMIENTO EN EL HOSPITAL
Los trombolíticos (terapia trombolítica) se pueden usar si el
accidente cerebrovascular es causado por un coágulo sanguíneo. Dichos
medicamentos disuelven los coágulos de sangre y ayudan a restablecer el
flujo sanguíneo al área dañada. Sin embargo, no todas las personas
pueden recibir este tipo de medicamento.
- Para que estos fármacos hagan efecto, la persona debe ser examinada y
tratada dentro de las tres primeras horas siguientes al inicio de los
síntomas. Se debe realizar una tomografía computarizada para ver si el
accidente cerebrovascular se debe a un coágulo o sangrado.
- Si el accidente cerebrovascular es causado por sangrado en vez de
coagulación, los trombolíticos pueden causar más sangrado.
Otros tratamientos dependen de la causa del accidente
cerebrovascular:
- Los anticoagulantes, como heparina o warfarina (Coumadin), se
utilizan para tratar accidentes cerebrovasculares debidos a coágulos
sanguíneos. También se puede utilizar ácido acetilsalicílico o
clopidogrel (Plavix).
- Se pueden necesitar otros medicamentos para controlar otros
síntomas, incluyendo hipertensión arterial. Los analgésicos se pueden
administrar para controlar el dolor de cabeza severo.
- En algunas situaciones, radiólogos expertos y un equipo especial
para accidente cerebrovascular pueden emplear una angiografía para
resaltar el vaso sanguíneo obstruido y destaparlo.
- En caso de accidente cerebrovascular hemorrágico, a menudo se
requiere cirugía para extraer la sangre que se encuentra alrededor del
cerebro y reparar los vasos sanguíneos dañados.
- Se puede necesitar cirugía en la arteria carótida. Ver también:
arteriopatía carotídea y cirugía de la arteria carótida.
Pueden ser necesarios nutrientes y líquidos, en especial, si la
persona presenta dificultades para deglutir. Éstos se pueden suministrar
a través de una vena (intravenosos ) o una sonda de alimentación en el
estómago (sonda de gastrostomía). Las dificultades para deglutir pueden
ser temporales o permanentes.
La fisioterapia, la terapia ocupacional, la logopedia y la terapia de
deglución se iniciarán todas en el hospital.
TRATAMIENTO A LARGO PLAZO
El objetivo del tratamiento a largo plazo es ayudar al paciente a
recuperar la mayor funcionalidad posible y prevenir accidentes
cerebrovasculares futuros. El tiempo de recuperación y la necesidad de
tratamiento prolongado difieren de una persona a otra. Dependiendo de
los síntomas, la rehabilitación puede incluir:
- Terapia ocupacional
- Fisioterapia
- Logopedia
Las terapias, como los ejercicios de reposicionamiento y rango de
movimiento, pueden ayudar a prevenir complicaciones relacionadas con el
accidente cerebrovascular, como infecciones y úlceras de decúbito. Las
personas que han sufrido accidentes cerebrovasculares deben tratar de
permanecer lo más activas físicamente posible.
En algunos casos, se pueden necesitar formas alternativas de
comunicación, como fotografías, claves verbales y otras técnicas.
Algunas veces, pueden ser necesarios un sondaje vesical o programas
de control vesical o intestinal para manejar la incontinencia.
Se debe tener en cuenta un ambiente seguro, ya que algunas personas
con accidente cerebrovascular parecen no tener conciencia de su entorno
en el lado afectado; otros presentan una marcada indiferencia o falta de
discernimiento, lo que incrementa la necesidad de tomar precauciones de
seguridad.
Es posible que los cuidadores necesiten mostrarle a la persona
afectada fotografías, hacer demostraciones repetitivas de cómo realizar
tareas o utilizar otras estrategias de comunicación, dependiendo del
tipo y magnitud de los problemas del lenguaje.
Puede ser necesario el cuidado en el hogar, en albergues, guarderías
para adultos o en clínicas de reposo para facilitar un ambiente seguro,
controlar el comportamiento agresivo o agitado y satisfacer las
necesidades médicas.
La asesoría familiar puede ayudar a hacerle frente a los cambios
requeridos para el cuidado en el hogar. También pueden ser de utilidad
las enfermeras domiciliarias o ayudantes, los servicios de voluntarios,
las amas de llaves, los servicios de protección de adultos y otros
recursos comunitarios.
La asesoría legal puede ser apropiada. Las instrucciones previas, un poder
notarial y otras acciones legales pueden facilitar la toma de
decisiones éticas con relación al cuidado de la persona que ha tenido un
accidente cerebrovascular.
Ver también: recuperación
de accidente cerebrovascular


|
|
|
|
Réponse |
Message 5 de 10 de ce thème |
|

Apoyo y recursos adicionales se encuentran disponibles en la página
de la American Stroke Association: www.strokeassociation.org.
El pronóstico depende del tipo de accidente cerebrovascular, de la
cantidad de tejido cerebral dañado, de qué funciones corporales están
afectadas y de la prontitud para recibir el tratamiento. La recuperación
puede ocurrir por completo o puede haber alguna pérdida permanente de
la función.
Más de la mitad de las personas que tienen un accidente
cerebrovascular son capaces de desempeñarse de manera independiente en
el hogar.
Si el tratamiento con trombolíticos tiene éxito, los síntomas de un
accidente cerebrovascular pueden desaparecer por completo. Sin embargo,
los pacientes con frecuencia no llegan al hospital a tiempo para recibir
estos fármacos o hay afecciones médicas complicadas que imposibilitan
su uso.
Las personas que tienen un accidente cerebrovascular isquémico
(accidente cerebrovascular debido a un coágulo de sangre) tienen una
mejor probabilidad de sobrevivir que aquéllos que tienen un accidente
cerebrovascular hemorrágico (accidente cerebrovascular debido a sangrado
en el cerebro).
El riesgo de un segundo accidente cerebrovascular es más alto durante
las primeras semanas o meses después del primero y luego empieza a
disminuir.
- Broncoaspiración de alimento (aspiración)
- Disminución del período de vida
- Dificultad en la comunicación
- Pérdida permanente de las funciones del cerebro
- Pérdida permanente del movimiento o la sensibilidad en una o más
partes del cuerpo
- Problemas debido a la pérdida de movilidad, incluyendo contracturas
articulares y úlceras de decúbito
- Fracturas
- Desnutrición
-
Espasticidad
muscular
- Disminución de la capacidad para desempeñarse o cuidarse
- Disminución de la interacción social
- Efectos secundarios de los medicamentos
Un accidente cerebrovascular es una emergencia médica que requiere
tratamiento inmediato. Llame al número local de emergencias (como el 911
en los Estados Unidos) si alguien tiene síntomas de un accidente
cerebrovascular.
Para ayudar a prevenir un accidente cerebrovascular:
- Evite los alimentos grasos. Siga una dieta saludable y baja en
grasas.
- No beba más de 1 a 2 tragos de alcohol por día.
- Haga ejercicio en forma regular: 30 minutos al día si no tiene
sobrepeso y de 60 a 90 minutos si lo tiene.
- Hágase revisar la presión arterial al menos cada 1- 2 años,
especialmente si la hipertensión
arterial es hereditaria.
- Hágase revisar el colesterol. Si está en alto riesgo de accidente
cerebrovascular, el colesterol "malo" LDL debe estar por debajo de 100
mg/dL. Es posible que el médico le recomiende que intente reducir el
colesterol LDL hasta 70 mg/dl.
- Siga las recomendaciones de tratamiento del médico si presenta
hipertensión arterial, diabetes,
colesterol
alto y cardiopatía.
- Deje de fumar.
La terapia con ácido acetilsalicílico (aspirin) (81 mg al
día o 100 mg cada dos días) se recomienda para la prevención del
accidente cerebrovascular en mujeres menores de 65 en tanto los
beneficios superen los riesgos. Se debe considerar para mujeres de más
de 65 años sólo si su presión arterial está controlada y si el beneficio
es mayor que el riesgo de sangrado gastrointestinal y hemorragia
cerebral. Pregúntele a su médico si el ácido acetilsalicílico es
apropiado en su caso.
El médico también le puede recomendar que tome ácido acetilsalicílico
u otro anticoagulante si ha tenido un accidente isquémico transitorio o
un accidente cerebrovascular en el pasado o si actualmente tiene:
Un tipo de cirugía llamada endarterectomía
carotídea puede ayudar a evitar que ocurran nuevos accidentes
cerebrovasculares en personas con grandes obstrucciones en las arterias
del cuello.
 |
|
|
|
Réponse |
Message 6 de 10 de ce thème |
|
Busca aquí temas más específicos derivados de la A.C.V
Instrucciones para el paciente
|
|
|
|
Réponse |
Message 7 de 10 de ce thème |
|

INFORMACION
EN IMÁGENES
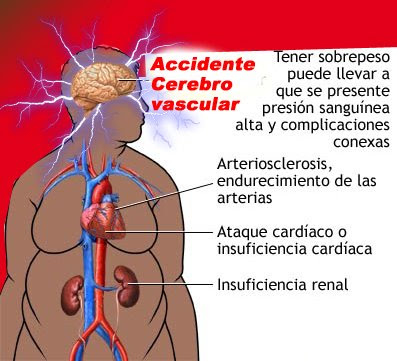
    1.
Pérdida de la sensibilidad facial, brazo o pierna. 1.
Pérdida de la sensibilidad facial, brazo o pierna.
2. Hay que poner
atención cuando una persona presenta dificultad para hablar o confusión
mental,
3. Dificultad para ver por un ojo.
4. Falta de
coordinación para caminar con pérdida del equilibrio.
5. Mareo y una
cefalea brusca sin causa aparente.
"Los tres síntomas fundamentales a
los que se debe estar muy atentos son la parálisis facial, parálisis de
un brazo y trastorno del lenguaje".
Si estos tres síntomas son
presentados por una persona, esta tiene casi un 95% de probabilidades de
tener un accidente vascular cerebral y la persona tiene que ir a un
servicio de urgencia."

Durante el analisis del caso
clinico el paciente de acuerdo a sus sintomas presento un evento
cerebro vascular en el cual se observa compromiso neurologico que de la
misma manera compromete en un alto porcentaje la calidad de vida del
paciente.

PORQUE TIENEN MUCHO SUEÑO?

  
Accidente
Cerebrovascular: Esperanza en la Investigación
Tabla de
Contenidos
Introducción
¿Qué es un accidente cerebrovascular?
Accidente
cerebrovascular isquémico
Accidente cerebrovascular hemorrágico
Ataques
isquémicos transitorios
Accidente cerebrovascular recurrente
¿Cómo
reconoce usted un accidente cerebrovascular?
¿Cómo se determina la
causa de un accidente cerebrovascular?
Imágenes para el diagnóstico
del accidente cerebrovascular agudo
¿Quién está sometido a riesgo de
sufrir un accidente cerebrovascular?
Factores de riesgo no
modificables El "cinturón de los accidentes cerebrovasculares" Otros
factores de riesgo Hipertensión Enfermedad cardiaca Diabetes Niveles de
colesterol en la sangre Factores de riesgo de estilo de vida
modificables Lesiones en la cabeza y el cuello Infecciones Factores de
riesgo genéticos ¿Qué terapias contra el accidente cerebrovascular se
dispone?
Medicamentos Cirugía Terapia de rehabilitación ¿Qué
incapacidades pueden resultar de un accidente cerebrovascular?
¿Qué
riesgos especiales afrontan las mujeres?
¿Están los niños y los
jóvenes sometidos a riesgo de accidente cerebrovascular?
¿Qué
investigación realiza el NINDS?
Ensayos clínicos Ensayos Clinicos
Auspiciados por el NINDS sobre Accidentes Cerebrovasculares: Abril del
2004
¿Dónde puedo encontrar más información?
Glosario
Apéndice:
La Cáscada Isquémica
* El término en inglés para describir el
accidente cerebrovascular o apoplejía es "stroke". En español, muchas
personas comúnmente utilizan los términos "accidente vascular", "ataque
cerebrovascular", "ataque cerebral", o "derrame cerebral".
-----------
Introducción
Hace más de 2,400 años el padre de la medicina,
Hipócrates, reconoció y describió el accidente cerebrovascular como el
"inicio repentino de parálisis". Hasta hace poco, la medicina moderna ha
podido hacer muy poco por esta condición, pero el mundo de la medicina
relacionada con los accidentes cerebrovasculares está cambiando y se
están desarrollando cada día nuevas y mejores terapias. Hoy día, algunas
de las personas que sufren un accidente cerebrovascular pueden salir
del mismo sin incapacidad o con muy pocas incapacidades, si reciben
tratamiento con prontitud. Los médicos hoy día pueden ofrecer a los
pacientes que sufren un accidente cerebrovascular y a sus familias algo
que hasta ahora ha sido muy difícil de ofrecer: la esperanza.
En
tiempos antiguos el accidente cerebrovascular se conocía como
apoplejía*, un término general que los médicos aplicaban a cualquier
persona afectada repentinamente por parálisis. Debido a que muchas
condiciones pueden conducir a una parálisis repentina, el término
apoplejía no indicaba diagnóstico o causa específica. Los médicos sabían
muy poco acerca de la causa del accidente cerebrovascular y la única
terapia establecida era alimentar y cuidar al paciente hasta que el
mismo siguiera su curso.
La primera persona en investigar los
signos patológicos de la apoplejía fue Johann Jacob Wepfer. Nacido en
Schaffhausen, Suiza, en 1620, Wepfer estudió medicina y fue el primero
en identificar los signos "posmorten" de la hemorragia en el cerebro de
los pacientes fallecidos de apoplejía. De los estudios de autopsias
obtuvo conocimiento sobre las arterias carótidas y vertebrales que
suministran sangre al cerebro. Wepfer fue también la primera persona en
indicar que la apoplejía, además de ser ocasionada por la hemorragia en
el cerebro, podría también ser causada por un bloqueo de una de las
arterias principales que suministran sangre al cerebro. Así pues, la
apoplegía vino a conocerse como enfermedad cerebrovascular ("cerebro" se
refiere a una parte del cerebro; "vascular" se refiere a los vasos
sanguíneos y a las arterias).

La
ciencia médica confirmaría con el tiempo las hipótesis de Wepfer, pero
hasta muy recientemente los médicos podían ofrecer poco en materia de
terapia. Durante las dos últimas décadas, los investigadores básicos y
clínicos, muchos de ellos patrocinados y financiados en parte por el
Instituto Nacional de Trastornos Neurológicos y Accidentes
Cerebrovasculares (National Institute of Neurological Disorders and
Stroke - NINDS), han aprendido mucho acerca del accidente
cerebrovascular. Han identificado los principales factores de riesgo de
esta condición médica y han formulado técnicas quirúrgicas y
tratamientos a base de medicamentos para la prevención del accidente
cerebrovascular. Pero quizás el acontecimiento nuevo más interesante en
el campo de la investigación del accidente cerebrovascular es la
aprobación reciente de un tratamiento a base de medicamentos que puede
invertir el curso del accidente cerebrovascular, si se administra en las
primeras horas después de aparecer los síntomas.
Estudios con
animales han demostrado que la lesión cerebral ocurre dentro de unos
minutos después de ocurrir un accidente cerebrovascular y puede hacerse
irreversible dentro de un periodo de solo una hora. En los seres
humanos, el daño cerebral comienza en el momento en que empieza el
accidente cerebrovascular y a menudo continúa por días después de
ocurrir el mismo. Los científicos saben ahora que hay una "ventana de
oportunidad" muy reducida para tratar la forma más común del accidente
cerebrovascular. Debido a éstos y a otros adelantos en el campo de la
enfermedad cerebrovascular, los pacientes que sufren estos accidentes
cerebrovasculares tienen ahora una probabilidad de sobrevivir y
recuperarse.
Costo del Accidente Cerebrovascular en los Estados
Unidos
Costo total del accidente cerebrovascular en los Estados
Unidos: estimado en unos US $43 billones por año
Costo directo de la
atención médica y la terapia: estimado en unos US $28 billones por año
Costos
indirectos de la pérdida de productividad y otros factores: estimado en
unos US $15 millones anuales
Costo promedio de atención de un
paciente hasta 90 días después de sufrir un accidente cerebrovascular:
>US $15,000*
Para un 10% de los pacientes, el costo de la
atención médica durante los primeros 90 días después de occurrir un
accidente cerebrovascular: >US $35,000*
Porcentaje del costo
directo de la atención médica durante los primeros 90 días:*
Hospitalización
inicial = 43%
Rehabilitación = 16%
Costos de médicos = 14%
Readmisión
al hospital = 14%
Medicamentos y otros gastos = 13%
* Tomado de
"The Stroke/Brain Attack Reporter's Handbook", National Stroke
Association, Englewood, CO, 1997
¿Qué es un
accidente cerebrovascular?
Un accidente cerebrovascular
ocurre cuando el suministro de sangre a una parte del cerebro se
interrumpe repentinamente o cuando un vaso sanguíneo en el cerebro se
rompe, derramando sangre en los espacios que rodean a las células
cerebrales. De la misma forma que se dice que una persona que sufre una
pérdida de flujo sanguíneo al corazón tiene un ataque cardiaco, puede
decirse que una persona con una pérdida de flujo sanguíneo al cerebro o
una hemorragia repentina en el cerebro tiene un "ataque cerebral" o
sufre un accidente cerebrovascular.
Las células cerebrales
mueren cuando dejan de recibir oxígeno y nutrientes de la sangre o
cuando son dañadas por una hemorragia repentina en el cerebro y
alrededor del mismo. Isquemia es el término utilizado para describir la
pérdida de oxígeno y nutrientes en las células cerebrales cuando no
existe un flujo adecuado de sangre. La isquemia conduce finalmente a un
infarto, la muerte de células cerebrales que con el tiempo son
sustituidas por una cavidad llena de fluido en el cerebro lesionado.
Cuando
se interrumpe el flujo de sangre al cerebro, algunas células cerebrales
mueren inmediatamente, mientras que otras permanecen sometidas a riesgo
de morir. Estas células dañadas constituyen la penumbra isquémica y
pueden permanecer en un estado de riesgo por varias horas. Con
tratamiento oportuno, estas células pueden salvarse. La penumbra
isquémica se trata más detalladamente en el Apéndice.
* El
término en inglés para describir el accidente cerebrovascular es
"stroke". En español, muchas personas comúnmente utilizan los términos
"ataque cerebrovascular" o "derrame cerebral".
Aún cuando un
accidente cerebrovascular ocurre en los lugares recónditos del cerebro,
los síntomas del mismo son fáciles de detectar. Entre éstos figuran los
siguientes: entumecimiento o debilidad repentina, especialmente en un
lado del cuerpo; confusión repentina o problemas con el habla o la
comprensión; problemas repentinos en la vista con uno o ambos ojos;
problemas repentinos en el andar, mareos o pérdida de equilibrio o
coordinación; o un dolor de cabeza severo repentino sin causa conocida.
Todos
los síntomas del accidente cerebrovascular aparecen repentinamente y, a
menudo, hay más de un síntoma al mismo tiempo. Por tanto, el accidente
cerebrovascular puede usualmente distinguirse de otras causas de mareos o
dolores de cabeza. Estos síntomas pueden indicar que ha ocurrido un
accidente cerebrovascular y que se necesita inmediatamente atención
médica.
Hay dos formas de accidente cerebrovascular: el
accidente cerebrovascular isquémico – cuando hay un bloqueo de un vaso
sanguíneo que suministra sangre al cerebro, y el accidente
cerebrovascular hemorrágico – cuando ocurre un ensangramiento en el
cerebro y alrededor del mismo. En las secciones siguientes se describen
estas formas de accidentes cerebrovasculares detalladamente.
Accidente
cerebrovascular isquémico
Un accidente cerebrovascular
isquémico ocurre cuando una arteria que suministra sangre al cerebro
queda bloqueada, reduciendo repentinamente, o interrumpiendo el flujo de
sangre y, con el tiempo, ocasionando un infarto en el cerebro.
Aproximadamente un 80 por ciento de todos los accidentes
cerebrovasculares son de tipo isquémico. Los coágulos de sangre son la
causa más común de bloqueo arterial y de infarto cerebral. El proceso de
coagulación es necesario y beneficioso en todo el cuerpo debido a que
detiene la hemorragia y permite reparar las áreas dañadas de las
arterias o de las venas. Sin embargo, cuando los coágulos de sangre se
forman en el lugar incorrecto dentro de una arteria, ocasionan una
lesión devastadora al interferir con el flujo normal de sangre. Los
problemas de coagulación se hacen más frecuentes a medida que las
personas avanzan en edad.

Los
coágulos de sangre pueden ocasionar isquemia e infarto de dos formas.
Un coágulo que se forma en una parte del cuerpo fuera del cerebro puede
trasladarse a través de los vasos sanguíneos y quedar atrapado en una
arteria cerebral. Este coágulo libre se denomina émbolo y a menudo se
forma en el corazón. Un accidente cerebrovascular ocasionado por un
émbolo se denomina accidente cerebrovascular embólico. La segunda clase
de accidente cerebrovascular isquémico, llamado accidente
cerebrovascular trombótico, es ocasionado por una trombosis. Una
trombosis es la formación de un coágulo de sangre en una de las arterias
cerebrales que permanece fijo a la pared arterial hasta que aumenta de
tamaño, lo suficiente para bloquear el flujo de sangre al cerebro.
Los
accidentes cerebrovasculares isquémicos también pueden ser ocasionados
por estenosis, o estrechamiento de una arteria debido a la acumulación
de placa (una mezcla de sustancias grasas, incluyendo el colesterol y
otros lípidos) y de coágulos de sangre a lo largo de la pared arterial.
La estenosis puede ocurrir tanto en las arterias grandes como en las
pequeñas y, por tanto, se llama enfermedad de vasos grandes o enfermedad
de vasos pequeños, respectivamente. Cuando ocurre un accidente
cerebrovascular debido a una enfermedad de vasos pequeños, se desarrolla
un infarto muy pequeño, llamado a veces infarto lagunar, de la palabra
francesa "lacune" que significa "laguna" o "cavidad".
La
enfermedad de los vasos sanguíneos más común que ocasiona estenosis es
la arteriosclerosis. En la arteriosclerosis, depósitos de placa se
acumulan a lo largo de las paredes interiores de las arterias grandes y
medianas, ocasionando un aumento en el espesor, endurecimiento y pérdida
de elasticidad de las paredes arteriales y una reducción en el flujo
sanguíneo. El rol del colesterol y los lípidos sanguíneos con respecto
al riesgo de accidente cerebrovascular se trata en la sección sobre
colesterol en este documento "¿Quién esta sometido a riesgo de surfrir
un accidente cerebrovascular?
Accidente
cerebrovascular hemorrágico
En un cerebro saludable, que
funciona, las neuronas no entran en contacto directo con la sangre. El
oxígeno vital y los nutrientes que las neuronas necesitan de la sangre
llegan a las neuronas a través de paredes delgadas de los capilares
cerebrales. Las glias (celdas del sistema nervioso que soportan y
protegen a las neuronas) forman una barrera sanguínea-cerebral o
hemoencefálica -- una trama compleja que rodea a los vasos sanguíneos y
capilares y controla qué elementos de la sangre pueden pasar a través a
las neuronas.
Cuando se rompe una arteria en el cerebro, la
sangre pasa al tejido circundante y perturba no sólo el suministro de
sangre sino el equilibrio químico delicado que las neuronas requieren
para funcionar. A este tipo de accidente cerebrovascular se le llama
accidente cerebrovascular hemorrágico. Estos accidentes hemorrágicos
representan aproximadamente un 20 por ciento de todos los ataques
cerebrovasculares. La hemorragia ocurre de varias formas. Una causa
común es una aneurisma sangrante, un lugar débil o delgado en una pared
arterial. Con el tiempo, estos lugares débiles se dilatan o se hinchan
en forma de globo bajo una presión arterial elevada. Las paredes
delgadas de estas aneurismas en forma de globo pueden romperse y
derramar sangre en el espacio que rodea a las células cerebrales.
La
hemorragia también ocurre cuando las paredes arteriales se rompen. Las
paredes arteriales incrustadas con placa pierden con el tiempo su
elasticidad y se tornan quebradizas y delgadas, propensas a romperse. La
hipertensión o la alta presión sanguínea aumenta el riesgo de que una
pared arterial quebradiza ceda y libere sangre dentro del tejido
cerebral circundante.
Una persona con malformación arteriovenosa
también tiene un riesgo mayor de sufrir un accidente hemorrágico. Las
malformaciones arteriovenosas son un conglomerado de vasos sanguíneos y
capilares defectuosos dentro del cerebro que tienen paredes delgadas y
pueden, por tanto, romperse.
La sangre procedente de las
arterias cerebrales rotas puede pasar a la sustancia del cerebro o a los
distintos espacios que rodean al cerebro. Una hemorragia intracerebral
ocurre cuando un vaso sanguíneo dentro del cerebro derrama sangre en el
propio cerebro. Hemorragia subaracnoide es la hemorragia bajo las
meninges o membranas exteriores del cerebro al espacio delgado lleno de
fluido que rodea al cerebro.
El espacio subaracnoide separa a la
membrana aracnoide de la membrana pia mater subyacente. Contiene un
líquido claro (fluido cerebroespinal), así como los vasos sanguíneos
pequeños que suministran sangre a la superficie exterior del cerebro. En
una hemorragia subaracnoide, una de las pequeñas arterias dentro del
espacio subaracnoide se rompe, inundando de sangre el área y
contaminando el fluido cerebroespinal. Puesto que el fluido
cerebroespinal fluye a través del cráneo, dentro de los espacios del
cerebro, la hemorragia subaracnoide puede conducir a un extenso daño en
todo el cerebro. De hecho, la hemorragia subaracnoide es el más mortal
de todos los accidentes cerebrovasculares.
Ataques
isquémicos transitorios
Un ataque isquémico transitorio,
llamado a veces un "mini-accidente cerebrovascular" (conocido en inglés
como TIA), comienza exactamente igual que un accidente cerebrovascular
pero luego se resuelve sin dejar síntomas o déficits notables. La
aparición de un ataque isquémico transitorio es una advertencia de que
la persona está sometida a riesgo de sufrir un accidente cerebrovascular
más grave y debilitante.
De la cifra aproximada de 50,000
norteamericanos que tienen un ataque isquémico transitorio cada año, una
tercera parte, aproximadamente, sufrirá un accidente cerebrovascular
agudo en algún momento en el futuro. La adición de otros factores de
riesgo aumenta el riesgo de la persona de sufrir un accidente
cerebrovascular recurrente.
La duración promedio de un ataque
isquémico transitorio son unos cuantos minutos. En casi todos los
ataques isquémicos transitorios, los síntomas desaparecen como en una
hora. No hay forma de decir si los síntomas presentan solamente un
ataque isquémico transitorio o si los síntomas persistirán y conducirán a
la muerte o a la incapacitación. El paciente y aquellos que le rodean
deberían suponer que todos los síntomas del accidente cerebrovascular
presentan un cuadro de emergencia y no deberían esperar a comprobar si
los síntomas desaparecen.
 |
|
|
|
Réponse |
Message 8 de 10 de ce thème |
|
Accidente cerebrovascular recurrente
El accidente
cerebrovascular recurrente es frecuente --aproximadamente un 25 por
ciento de las personas que se recuperan del primer accidente
cerebrovascular tienen otro dentro de 5 años. El accidente
cerebrovascular recurrente es un importante elemento que contribuye a la
incapacitación y a la muerte por accidente cerebrovascular. El riesgo
de sufrir una incapacitación severa o muerte por un accidente
cerebrovascular aumenta con cada accidente cerebrovascular recurrente.
El riesgo de sufrir un accidente cerebrovascular recurrente es mayor
inmediatamente después de sufrir uno de estos episodios, y disminuye con
el curso del tiempo. Aproximadamente, un 3 por ciento de los pacientes
que sufren un accidente cerebrovascular tendrá otro accidente
cerebrovascular dentro de 30 días de sufrir el primero. Una tercera
parte de los accidentes cerebrovasculares recurrentes ocurrirá dentro de
los primeros 2 años de ocurrir el primer accidente cerebrovascular.
¿Cómo
reconoce usted un accidente cerebrovascular?
Los síntomas
de un accidente cerebrovascular aparecen repentinamente. Trate de
detectar estos síntomas y esté preparado para actuar con rapidez para
ayudarse a usted mismo o para ayudar a alguna persona con la que usted
se encuentre:
Falta de sensación o debilidad repentina en la
cara, el brazo, o la pierna, especialmente en un lado del cuerpo.
Confusión
repentina, o problema al hablar o comprender lo que se habla.
Problema
repentino en ver por uno o por ambos ojos.
Problema repentino al
caminar, mareos o pérdida de equilibrio o de coordinación.
Dolor de
cabeza severo repentino sin causa conocida.
Si sospecha usted que
alguien a quien usted conoce está experimentando cualquiera de estos
síntomas indicadores de un accidente cerebrovascular, no espere.
Llame
inmediatamente al número de emergencia 911. (sólo USA)
Ahora hay
terapias eficaces para tratar el accidente cerebrovascular que deben de
administrarse en un hospital, pero pierden su eficacia si no se
administran en las primeras 3 horas después de que aparecen los síntomas
de un accidente cerebrovascular.
¡Cada minuto cuenta!

¿Cómo
se determina la causa de un accidente cerebrovascular?
Los
médicos tienen varias técnicas diagnósticas y herramientas de imágenes
para ayudar a diagnosticar la causa de un accidente cerebrovascular con
rapidez y exactitud. El primer paso en el diagnóstico es un breve examen
neurológico. Cuando un paciente llega a un hospital presentando
síntomas de un posible accidente cerebrovascular, un profesional de la
salud, usualmente un médico o una enfermera, preguntará al paciente o a
un acompañante qué ocurrió, qué usted observó, y cuándo comenzaron los
síntomas. Generalmente, se realizarán pruebas de sangre, un
electrocardiograma y exploraciones de tomografía computarizada (CT).
Una
prueba que ayuda a los médicos a juzgar la gravedad de un accidente
cerebrovascular es la Escala de Accidente Cerebrovascular de NIH
Normalizada, (NIH Stroke Scale), formulada por el Instituto Nacional de
Trastornos Neurológicos y Accidentes Vasculares (National Institute of
Neurological Disorders and Stroke - NINDS). Los profesionales de la
salud utilizan dicha escala para medir los déficits neurológicos del
paciente pidiéndole que responda a preguntas y realice varias pruebas
físicas y mentales. Otras escalas incluyen la Escala de Coma de Glasgow,
la Escala de Hunt y Hess, la Escala de Rankin Modificada y el Índice de
Barthel.
Imágenes para el diagnóstico del
accidente cerebrovascular agudo
Los profesionales de la
salud también utilizan distintas técnicas diagnósticas de imágenes para
evaluar a los pacientes que presentan síntomas de accidentes
cerebrovasculares. El procedimiento de imágenes más ampliamente
utilizado es el de la exploración de tomografía computarizada (CT).
Conocida también como exploración CAT o tomografía axial computarizada,
ésta crea una serie de imágenes transversales de la cabeza y del
cerebro. Debido a que está inmediatamente disponible a toda hora en la
mayoría de los hospitales principales y a que produce imágenes con
rapidez, la tomografía computarizada es la técnica preferida para hacer
el diagnóstico de un accidente cerebrovascular agudo. La tomografía
computarizada también tiene beneficios diagnósticos únicos. Descarta
rápidamente una hemorragia, puede mostrar ocasionalmente un tumor que
pudiera presentar síntomas similares a un accidente cerebrovascular o
puede incluso presentar evidencia de un infarto precoz. Los infartos
aparecen generalmente en una exploración de tomografía computarizada
unas 6 a 8 horas después de la aparición de los síntomas del accidente
cerebrovascular.
Si el accidente cerebrovascular es ocasionado
por una hemorragia, una tomografía computarizada puede mostrar pruebas
de hemorragia en el cerebro casi inmediatamente después de que aparecen
los síntomas del accidente cerebrovascular.
La hemorragia es la
razón principal para evitar ciertos tratamientos a base de medicamentos,
tales como la terapia trombolítica, el único tratamiento comprobado
para los accidentes cerebrovasculares isquémicosagudos ( véase la
sección en este documento sobre "¿De qué terapias contra el accidente
cerebrovascular se dispone?"). La terapia trombolítica no puede
utilizarse hasta que el médico pueda diagnosticar con seguridad que el
paciente sufre un accidente cerebrovascular isquémico debido a que este
tratamiento pudiera aumentar la hemorragia y pudiera empeorar un
accidente cerebrovascular hemorrágico.
Otra técnica diagnóstica
de imágenes utilizada en los pacientes que presentan síntomas de
accidente cerebrovascular es la exploración de imágenes de resonancia
magnética (MRI en inglés). El estudio de imágenes de resonancia
magnética utiliza campos magnéticos para detectar cambios sutiles en el
contenido de tejido cerebral. Un efecto del accidente cerebrovascular es
un aumento en el contenido de agua en las células del tejido cerebral,
condición llamada edema citotóxico. Las imágenes de resonancia magnética
pueden detectar el edema a las pocas horas después de la aparición del
accidente cerebrovascular. El beneficio del estudio utilizando imágenes
de resonancia magnética en comparación a las imágenes de tomografía
computarizada es el de que las imágenes de resonancia magnética pueden
detectar mejor los pequeños infartos inmediatamente después de la
aparición del accidente cerebrovascular.
Lamentablemente, no
todos los hospitales tienen acceso a un equipo de diagnóstico de
imágenes de resonancia magnética y el procedimiento consume tiempo y es
costoso. Tampoco este estudio es exacto para determinar si el paciente
está sufriendo una hemorragia. Finalmente, debido a que el estudio de
imágenes de resonancia magnética conlleva más tiempo de realizar que la
tomografía computarizada, no debería utilizarse si retrasa el
tratamiento.
Otros tipos de exploraciones de imágenes de
resonancia magnética, utilizadas a menudo para diagnosticar la
enfermedad cerebrovascular y pronosticar el riesgo de accidente
cerebrovascular, son la angiografía de resonancia magnética (ARM - -en
Inglés MRA) y las imágenes de resonancia magnética funcional (IRMf -- en
Inglés fMRI)). Los neurocirujanos utilizan la angiografía de resonancia
magnética para detectar la estenosis o bloqueo de las arterias
cerebrales dentro del cráneo, trazando un mapa de la sangre que fluye al
cerebro. El estudio de imágenes de resonancia magnética funcional
utiliza un imán para recoger señales procedentes de la sangre oxigenada y
puede mostrar la actividad cerebral mediante aumentos en el flujo de
sangre local. El ultrasonido Doppler Dúplex y la arteriografía son dos
técnicas de imágenes diagnósticas utilizadas para decidir si una persona
se beneficiaría de un procedimiento quirúrgico llamado endarterectomía
carótida. Esta cirugía se utiliza para eliminar depósitos grasos de las
arterias carótidas y puede ayudar a evitar un accidente cerebrovascular
(véase la sección "Cirugía" donde se ofrece más información sobre la
endarterectomía carótida).
El ultrasonido Doppler es una prueba
no invasiva, que no produce dolor, en la que se envían al cuello ondas
sonoras por encima de la gama que permite escuchar al oído humano. Los
ecos rebotan de la sangre en movimiento y del tejido en la arteria y
pueden convertirse en una imagen. El ultrasonido es rápido, carente de
dolor, libre de riesgo y relativamente poco costoso en comparación con
la angiografía de resonancia magnética y la arteriografía. Pero el
ultrasonido no se considera tan exacto como la arteriografía. La
arteriografía es una radiografía de la arteria carótida tomada cuando se
inyecta en la arteria un tinte especial. El procedimiento lleva su
propio riesgo pequeño de ocasionar un accidente cerebrovascular y es
costoso de realizar. Los beneficios de la arteriografía en comparación a
las técnicas de resonancia magnética y al ultrasonido son los de que es
muy confiable y aún sigue siendo la mejor forma de medir la estenosis
de las arterias carótidas. Aún así, se están haciendo avances
significativos cada día relacionados con las técnicas de imágenes no
invasivas, tales como las imágenes de resonancia magnética funcional
(véase la sección en este documento sobre cirugía en "¿De qué terapias
contra el accidente cerebrovascular se se dispone?").
¿Quién
está sometido a riesgo de sufrir un accidente cerebrovascular?
Algunas
personas están sometidas a un riesgo mayor de sufrir un accidente
cerebrovascular que otras. Entre los factores de riesgo imposibles de
modificar figuran la edad, el género, la raza/etnicidad, y un historial
de accidentes cerebrovasculares en la familia. En cambio, otros factores
de riesgo de accidente cerebrovascular, tales como la alta presión
sanguínea o el uso de cigarrillos, pueden ser modificados o controlados
por la persona sometida a dicho riesgo.
Factores de
riesgo no modificables
Es un mito que el accidente
cerebrovascular ocurre sólo en los adultos. En realidad, el accidente
cerebrovascular ocurre en todos los grupos de edades, desde los fetos
aún en el vientre materno hasta las personas de 100 años. Es cierto, no
obstante, que las personas mayores de edad tienen un riesgo más alto de
sufrir un accidente cerebrovascular que la población en general y que el
riesgo de accidente cerebrovascular aumenta con la edad. Por cada
década después de la edad de 55 años, el riesgo de accidente
cerebrovascular se duplica, y dos terceras partes de todos los
accidentes cerebrovasculares ocurren en personas mayores de 65 años. Las
personas mayores de 65 años también tienen un riesgo siete veces mayor
de morir de un accidente cerebrovascular que la población en general. Y
la incidencia del accidente cerebrovascular está aumentando
proporcionalmente con el incremento de la población de edad avanzada.
Cuando los niños nacidos en los años de la explosión demográfica lleguen
a ser personas mayores de 65 años de edad, el accidente cerebrovascular
y otras enfermedades típicas de la vejez, tomarán un significado aún
mayor en el campo de la salud.
El género o sexo de la persona
también contribuyen al factor de riesgo de sufrir un accidente
cerebrovascular. Los hombres tienen un mayor riesgo de sufrir un
accidente cerebrovascular; sin embargo, un mayor número de mujeres
mueren debido a accidentes cerebrovasculares. El riesgo de sufrir un
accidente cerebrovascular entre los hombres es 1.25 veces al de las
mujeres. Pero los hombres no viven tanto como las mujeres, por lo que
los hombres son usualmente más jóvenes cuando sufren un accidente
cerebrovascular y, por tanto, tienen una tasa de supervivencia más
elevada que las mujeres. En otras palabras, aún cuando las mujeres
sufren menos accidentes cerebrovasculares que los hombres, las mujeres
son por lo general más viejas cuando sufren estos accidentes
cerebrovasculares y son más susceptibles de morir debido a los mismos.
El
accidente cerebrovascular parece estar generalizado en algunas
familias. Varios factores pudieran contribuir a un riesgo de accidente
cerebrovascular familiar. Los miembros de una familia pudieran tener una
tendencia genética a factores de riesgo del accidente cerebrovascular,
tales como una predisposición heredada a la hipertensión o a la
diabetes. La influencia de un estilo de vida común entre los miembros de
la familia pudiera contribuir también al accidente cerebrovascular
familiar.
El riesgo de accidente cerebrovascular varía entre los
diferentes grupos étnicos y raciales. La incidencia de accidente
cerebrovascular entre los afroamericanos es casi el doble de la de los
norteamericanos de raza blanca. También el doble de afroamericanos que
sufren un accidente cerebrovascular mueren por el evento en comparación
con los norteamericanos de raza blanca. Los afroamericanos entre las
edades de 45 y 55 años tienen de cuatro a cinco veces mayor probabilidad
de morir debido a un accidente cerebrovascular que las personas de la
raza blanca. Después de la edad de 55 años, la tasa de mortalidad por
accidente cerebrovascular entre las personas blancas aumenta y es igual a
la tasa de los afroamericanos.
En comparación con los
norteamericanos de raza blanca, los afroamericanos tienen una mayor
incidencia de factores de riesgo de accidente cerebrovascular,
incluyendo a la alta presión sanguínea y el consumo de cigarrillos. Los
afroamericanos tienen también una mayor incidencia y prevalencia de
algunas enfermedades genéticas, tales como la diabetes y la anemia
falciforme, que les predisponen para un accidente cerebrovascular.
Los
hispanos y los indios norteamericanos nativos tienen tasas de
incidencia y mortalidad por accidente cerebrovascular más similares a
las de los norteamericanos de raza blanca. Los norteamericanos de origen
asiático, tienen tasas de incidencia y mortalidad por accidente
cerebrovascular similares a las de los norteamericanos de raza blanca,
aún cuando los asiáticos en Japón, China y otros países del Lejano
Oriente tienen tasas de incidencia y mortalidad por accidente
cerebrovascular notablemente más elevadas que la de los norteamericanos
de raza blanca. Esto indica que el medioambiente y el estilo de vida son
factores que desempeñan un papel importante en el riesgo de accidente
cerebrovascular.
El "cinturón de los accidentes
cerebrovasculares"
Hace varias décadas, los científicos y
expertos en estadísticas observaron que las personas en la región
sureste de los Estados Unidos tenían la tasa de mortalidad por accidente
cerebrovascular más elevada del país. Llamaron a esta región el
cinturón de los accidentes cerebrovasculares. Por muchos años, los
investigadores consideraron que el riesgo mayor se debía al porcentaje
más elevado de afroamericanos y a la condición socio-económica más baja
en general existente en los estados sureños. La baja condición
socio-económica está asociada con un nivel de vida más bajo en general,
conducente a un nivel más bajo de atención de salud y, por tanto, a un
riesgo mayor de accidente cerebrovascular. Pero los investigadores
reconocen ahora que el porcentaje más elevado de afroamericanos y la
condición socio-económica más baja en general existente en los estados
sureños no corresponden de forma adecuada a la mayor incidencia y
mortalidad por accidente cerebrovascular en dichos estados. Esto
significa que otros factores han de contribuir a la mayor incidencia y
mortalidad por accidentes cerebrovasculares en esa región.
Estudios
recientes han demostrado también que existe una hebilla de accidentes
cerebrovasculares en la región sureña conocida como "el cinturón de los
accidentes cerebrovasculares". Tres estados sureños, Carolina del Norte,
Carolina del Sur y Georgia, tienen una tasa de mortalidad por accidente
cerebrovascular sumamente elevada, más elevada que la tasa en otros
estados del "cinturón de los accidentes cerebrovasculares", y hasta dos
veces la tasa de mortalidad por accidente cerebrovascular de los Estados
Unidos en general. El riesgo mayor podría deberse a factores
geográficos o ambientales o a diferencias regionales en el estilo de
vida, incluyendo tasas más elevadas de consumo de cigarrillos y una
preferencia regional por alimentos salados, y con un alto contenido de
grasa.
Otros factores de riesgo
Los
factores de riesgo más importantes en los accidentes cerebrovasculares
son la hipertensión, la enfermedad cardiaca, la diabetes y el consumo de
cigarrillos. Otros factores incluyen el elevado consumo de alcohol,
niveles altos de colesterol en la sangre, consumo de drogas ilícitas y
condiciones genéticas o congénitas, especialmente anomalías vasculares.
Las personas con más de un factor de riesgo tienen lo que se conoce como
una "amplificación del riesgo". Esto significa que los factores de
riesgo múltiples aumentan sus efectos destructivos y crean un riesgo
general mayor que el efecto acumulativo simple de los factores de riesgo
individuales.
Hipertensión
De todos los
factores de riesgo que contribuyen al accidente cerebrovascular, el más
poderoso es la hipertensión o la alta presión sanguínea. Las personas
con hipertensión tienen un riesgo de accidente cerebrovascular que es de
cuatro a seis veces más elevado que el riesgo de los que no tienen
hipertensión. Una tercera parte de la población estadounidense adulta,
aproximadamente 50 millones de personas (incluyendo de un 40 a un 70 por
ciento de los que ahora tienen más de 65 años de edad), sufren presión
sanguínea elevada. De un 40 a un 90 por ciento de las personas que
sufren accidentes cerebrovasculares, tienen alta presión sanguínea antes
de ocurrir el accidente cerebrovascular.
Una presión sistólica
de 120 mm de Hg por encima de una presión diastólica de 80 mm de Hg se
considera generalmente normal. Una presión sanguínea elevada
persistentemente mayor de 140 sobre 90 conduce a un diagnóstico de
enfermedad llamada hipertensión. El impacto de la hipertensión en el
riesgo total de accidente cerebrovascular disminuye a medida que aumenta
la edad, por lo que otros factores adicionales desempeñan un papel
mayor en el riesgo general de accidente cerebrovascular en los adultos
de más edad. En las personas sin hipertensión, el riesgo absoluto de
accidente cerebrovascular aumenta con el curso del tiempo hasta
alrededor de la edad de 90 años, cuando el riesgo absoluto viene a ser
el mismo que el de las personas con hipertensión.
Así como en el
accidente cerebrovascular, hay una diferencia entre mujeres y hombres
en la prevalencia de la hipertensión. En las personas más jóvenes, la
hipertensión es más común entre los hombres que entre las mujeres; al
aumentar la edad, más mujeres que hombres tienen hipertensión. Esta
diferencia de hipertensión entre hombres y mujeres y según la edad,
probablemente tiene un impacto en la incidencia y prevalencia del
accidente cerebrovascular en estas poblaciones.
El medicamento
antihipertensivo puede reducir el riego de accidente cerebrovascular de
una persona. Estudios recientes indican que el tratamiento puede
disminuir la tasa de incidencia de accidente cerebrovascular en un 38
por ciento y reducir la tasa de mortalidad en un 40 por ciento. Entre
los agentes hipertensivos comunes figuran los agentes adrenérgicos, los
betabloqueadores, los inhibidores de enzimas que convierten
angiotensina, los bloqueadores de canales de calcio, los diuréticos y
los vasodilatadores.
"Los factores de riesgo más
importantes del accidente cerebrovascular son la hipertensión, la
enfermedad cardiaca, la diabetes y el consumo de cigarrillos".
Enfermedad
cardiaca
Después de la hipertensión, el segundo factor más
importante de riesgo de accidente cerebrovascular es la enfermedad
cardiaca, en especial una condición conocida como fibrilación atrial. La
fibrilación atrial es la palpitación irregular del atrio izquierdo, o
la cámara superior izquierda del corazón. En las personas con
fibrilación atrial, el atrio izquierdo late a un ritmo cuatro veces más
acelerado que el resto del corazón. Esto conduce a un flujo irregular de
sangre y a la formación ocasional de coágulos de sangre que pueden
salir del corazón y trasladarse al cerebro, ocasionando un accidente
cerebrovascular.
La fibrilación atrial, que afecta a unos 2.2
millones de norteamericanos, aumenta el riesgo de accidente
cerebrovascular de la persona de un 4 a un 6 por ciento, y un 15 por
ciento de los pacientes que sufren accidentes cerebrovasculares tienen
fibrilación atrial antes de sufrir uno de estos accidentes
cerebrovasculares. La condición es más prevaleciente en los grupos de
más edad, lo que significa que la prevalencia de la fibrilación atrial
en los Estados Unidos aumentará proporcionalmente con el crecimiento de
la población de edad avanzada. Al contrario de la hipertensión y otros
factores de riesgo que tienen menos impacto en el riesgo absoluto cada
vez más elevado de accidente cerebrovascular que proviene con el
envejecimiento, la influencia de la fibrilación atrial sobre el riesgo
total de accidente cerebrovascular aumenta poderosamente con la edad. En
las personas con más de 80 años de edad, la fibrilación atrial es la
causa directa de uno de cada cuatro accidentes cerebrovasculares.
Otras
formas de enfermedad cardiaca que aumentan el riesgo de accidente
cerebrovascular son las malformaciones de las válvulas del corazón o el
músculo del corazón. Algunas enfermedades valvulares, como la estenosis
de la válvula mitral o la calcificación anular mitral, pueden duplicar
el riesgo de accidente cerebrovascular, independientemente de otros
factores de riesgo.
Las malformaciones del músculo del corazón
también pueden aumentar el riesgo de accidente cerebrovascular. El
"patent foramen ovale" (PFO) es un conducto o agujero (llamado a veces
"derivación") en la pared del corazón que separa a los dos atrios o
cámaras superiores del corazón. Los coágulos en la sangre son filtrados
usualmente por los pulmones, pero el PFO podría permitir que émbolos o
coágulos de sangre no entren a los pulmones y pasen directamente a
través de las arterias al cerebro, potencialmente ocasionando un
accidente cerebrovascular.
Actualmente se está realizando una
investigación para determinar la importancia del PFO como causa de un
accidente cerebrovascular. El aneurisma septal atrial (ASA),
malformación congénita (presente desde el nacimiento) del tejido
cardiaco, es un abultamiento del septum o pared cardiaca en uno de los
atrios del corazón. Los investigadores no saben por qué esta
malformación aumenta el riesgo de accidente cerebrovascular.
El
"patent foramen ovale" (PFO) y el aneurisma septal atrial (ASA), ocurren
frecuentemente juntos y, por tanto, aumentan el riesgo de accidente
cerebrovascular. Otras dos malformaciones del corazón que parecen
aumentar el riesgo de estos accidentes cerebrovasculares por razones
desconocidas son el ensanchamiento atrial izquierdo y la hipertrofia
ventricular izquierda. Las personas con ensanchamiento atrial izquierdo
tienen un atrio izquierdo más grande de lo normal en el corazón; y los
que tienen hipertrofia ventricular izquierda tienen un aumento en el
espesor de la pared del ventrículo izquierdo.
Otro factor de
riesgo de accidente cerebrovascular es la cirugía cardiaca para corregir
malformaciones del corazón o invertir los efectos de la enfermedad
cardiaca. Los accidentes cerebrovasculares que ocurren durante la
cirugía cardiaca son usualmente el resultado de placas que se desplazan
quirúrgicamente de la aorta y se trasladan a través de la corriente
sanguínea hasta las arterias en el cuello y la cabeza, ocasionando un
accidente cerebrovascular. La cirugía cardiaca aumenta el riesgo de
accidente cerebrovascular de una persona en un 1 por ciento. Otros tipos
de cirugía pueden aumentar también el riesgo de accidente
cerebrovascular.
Diabetes
La diabetes
es otra enfermedad que aumenta el riesgo de una persona de sufrir un
accidente cerebrovascular. Las personas con diabetes tienen tres veces
el riesgo de un accidente cerebrovascular de las personas sin diabetes.
El riesgo relativo de accidente cerebrovascular de la diabetes alcanza
el punto más elevado en los cincuenta y sesenta años de edad y disminuye
después de los sesenta años.
Al igual que la hipertensión, el
riesgo relativo de accidente cerebrovascular por diabetes es más elevado
en los hombres a una edad más temprana y más elevado en las mujeres a
una edad más avanzada. Las personas con diabetes pueden también tener
otros factores de riesgo que pueden contribuir a aumentar el riesgo
general de accidente cerebrovascular. Por ejemplo, la prevalencia de
hipertensión es 40 por ciento más elevada en la población diabética que
en la población general.
Niveles de colesterol en la
sangre
La mayoría de las personas saben que los niveles de
colesterol altos contribuyen a la enfermedad cardiaca. Pero muchas
personas no comprenden que un nivel alto de colesterol también
contribuye al riesgo de accidente cerebrovascular. El colesterol, una
sustancia similar a la cera producida por el hígado, es un producto
vital del cuerpo. Contribuye a la producción de las hormonas y la
vitamina D y es un componente integral de las membranas celulares.
El
hígado fabrica suficiente colesterol para atender las necesidades del
cuerpo y esta producción natural de colesterol sola no es un importante
factor contribuyente a la arteriosclerosis, a la enfermedad cardiaca y
al accidente cerebrovascular. La investigación ha demostrado que el
peligro del colesterol proviene de la ingestión dietética de alimentos
que contienen altos niveles de colesterol. Los alimentos con alto
contenido de grasa saturada y colesterol, como las carnes, los huevos y
los productos lácteos, pueden aumentar la cantidad de colesterol total
en el cuerpo a niveles alarmantes, contribuyendo al riesgo de
arteriosclerosis y al aumento en el espesor de las arterias.
El
colesterol se clasifica como un lípido, lo que significa que es soluble
en grasa en vez de ser soluble en agua. Otros lípidos son los ácidos
grasos, los glicéridos, el alcohol, las ceras, los esteroides y las
vitaminas solubles en grasa, tales como la A, D, y E. Los lípidos y el
agua, como el aceite y el agua, no se mezclan. La sangre es un líquido
con base de agua, por lo que el colesterol no se mezcla con la sangre. A
fin de trasladarse a través de la sangre sin acumulación, el colesterol
necesita estar cubierto por una capa de proteína. El colesterol y la
proteína juntos se denominan lipoproteínas.
Hay dos clases de
colesterol, llamados comúnmente "colesterol bueno" y "colesterol malo".
El colesterol bueno es lipoproteína de alta densidad o LAD (en inglés
HDL); el colesterol malo es lipoproteína de baja densidad o LBD (en
inglés LDL). Juntas, estas dos formas de colesterol constituyen el nivel
de colesterol total en la sangre de una persona. La mayoría de las
pruebas de colesterol miden el nivel de colesterol total en la sangre y
muchas veces no distinguen entre el colesterol bueno y el colesterol
malo. En las pruebas de colesterol total en la sangre, se considera
seguro un nivel inferior a 200 mg/dL *, mientras que un nivel de más de
240 se considera peligroso y pone a una persona en riesgo de enfermedad
cardiaca y de sufrir un accidente cerebrovascular.
La mayor
parte del colesterol en el cuerpo está en forma de lipoproteína de baja
densidad o LBD o "colesterol malo". Las lipoproteínas de baja densidad
circulan a través de la corriente sanguínea, recogiendo el exceso de
colesterol y depositando el colesterol donde se necesita (por ejemplo,
para la producción y mantenimiento de membranas celulares). Pero cuando
comienza a circular demasiado colesterol en la sangre, el cuerpo no
puede manejar el exceso de lipoproteínas de baja densidad que se acumula
a lo largo del interior de las paredes arteriales.
La
acumulación de lipoproteínas de baja densidad (LDL en inglés), que
recubre el interior de las paredes arteriales se endurece y se convierte
en placa arterial, conduciendo a estenosis y arteriosclerosis. Esta
placa bloquea los vasos sanguíneos y contribuye a la formación de
coágulos de sangre. El nivel de lipoproteína de baja densidad de una
persona debería ser inferior a 130 mg/dL para ser seguro. Los niveles de
lipoproteínas de baja densidad entre 130 y 159 colocan a la persona en
un riesgo ligeramente más elevado de arteriosclerosis, de enfermedad
cardiaca y de sufrir un accidente cerebrovascular. Una puntuación de más
de 160 de lipoproteínas de baja densidad coloca a una persona en gran
riesgo de sufrir un ataque de corazón o un accidente cerebrovascular.
La
otra forma de colesterol, la lipoproteína de alta densidad (HDL en
inglés), es beneficiosa y contribuye a la prevención de los accidentes
cerebrovasculares. La lipoproteína de alta densidad lleva un pequeño
porcentaje de colesterol en la sangre, pero en vez de depositar su
colesterol en el interior de las paredes arteriales, vuelve al hígado
para descargar su colesterol. El hígado elimina luego el exceso de
colesterol transmitiéndolo a los riñones. En la actualidad, cualquier
puntuación de lipoproteína de alta densidad superior a 35 se considera
deseable. Estudios recientes han demostrado que altos niveles de
lipoproteínas de alta densidad están asociados a un menor riesgo de
enfermedad cardíaca y de accidentes cerebrovasculares y que bajos
niveles de lipoproteínas de alta densidad (por debajo de 35 mg/dL),
incluso en personas con niveles normales de "colesterol malo",conducen a
un mayor riesgo de enfermedad cardíaca y de accidentes
cerebrovasculares.
Una persona puede reducir su riesgo de
arteriosclerosis y de sufrir un accidente cerebrovascular mejorando sus
niveles de colesterol. Una dieta saludable y ejercicio regular son las
mejores formas de reducir los niveles totales de colesterol. En algunos
casos, los médicos recetan medicamentos para reducir el colesterol y
estudios recientes han demostrado que los tipos más nuevos de estos
medicamentos, llamados inhibidores de reductasa o medicamentos de
estatina, reducen notablemente el riesgo de accidente cerebrovascular en
la mayoría de los pacientes con colesterol elevado. Los científicos
consideran que las estatinas pueden actuar reduciendo la cantidad de
colesterol malo que el cuerpo produce y reduciendo la reacción
inmunológica inflamatoria del cuerpo a la placa de colesterol asociada
con la arteriosclerosis y con el accidente cerebrovascular.
|
|
|
|
Réponse |
Message 9 de 10 de ce thème |
|

Factores de riesgo de estilo de vida modificables
El
consumo de cigarrillos es el factor de riesgo modificable más poderoso
que contribuye a la enfermedad cerebrovascular. El consumo de
cigarrillos casi duplica el riesgo de una persona de sufrir un accidente
cerebrovascular isquémico, independiente de otros factores de riesgo, y
aumenta el riesgo de una persona de hemorragia subaracnoide hasta en un
3.5 por ciento. El consumo de cigarrillos es responsable directamente
de un mayor porcentaje del número total de accidentes cerebrovasculares
en los adultos jóvenes que en otros adultos. Otros factores de riesgo
–tales como la hipertensión, la enfermedad cardíaca y la diabetes
–representan más del número total de accidentes cerebrovasculares en los
adultos de más edad.
Los grandes fumadores están sometidos a un
riesgo mayor de accidente cerebrovascular que los fumadores menos
asiduos. El riesgo relativo de accidentes cerebrovasculares disminuye
inmediatamente después de dejar de fumar, observándose una reducción
importante del riesgo después de 2 a 4 años. Lamentablemente, puede
llevar varias décadas para que el riesgo de un ex-fumador descienda al
nivel de una persona que nunca ha fumado.
El consumo de
cigarrillos aumenta el riesgo de una persona de sufrir un accidente
cerebrovascular al promover la arteriosclerosis y aumentar los niveles
de factores de coagulación de la sangre, tales como el fibrinógeno.
Además de promover condiciones asociadas a accidentes cerebrovasculares,
el consumo de cigarrillos también aumenta el daño que resulta del
accidente cerebrovascular al debilitar la pared endotelial del sistema
cerebrovascular. Esto conduce a un daño mayor del cerebro por los
eventos que ocurren en la etapa secundaria del accidente
cerebrovascular. (Los efectos secundarios del accidente cerebrovascular
se tratan más detalladamente en el Apéndice.)
El consumo elevado
de alcohol es otro factor de riesgo modificable de accidente
cerebrovascular. Por lo general, un incremento en el consumo de alcohol
conduce a un incremento en la presión sanguínea. Si bien los científicos
están de acuerdo en que el consumo fuerte de bebidas alcohólicas
constituye un riesgo de hemorragia y de accidente cerebrovascular
isquémico, en varios estudios de investigación se ha encontrado que el
consumo diario de cantidades pequeñas de alcohol tiene una influencia
protectora contra el accidente cerebrovascular isquémico, quizás debido a
que el alcohol reduce la capacidad de coagulación de las plaquetas en
la sangre.
El consumo moderado de alcohol puede actuar de la
misma forma que la aspirina en reducir la coagulación de la sangre y
evitar el accidente cerebrovascular isquémico. El fuerte consumo de
alcohol, no obstante, puede agotar gravemente el número de plaquetas y
comprometer la coagulación de la sangre y la viscosidad de la sangre
conduciendo a hemorragias. Además, el consumo asiduo o en cantidades
excesivas de alcohol puede conducir a un efecto de rebote después de que
el alcohol se ha eliminado del cuerpo. Las consecuencias de este efecto
de rebote son las de que la viscosidad de la sangre (o el espesor), y
los niveles de plaquetas aumentan extraordinariamente después de beber
en cantidad, con lo que aumenta el riesgo de accidente cerebrovascular
isquémico.
El consumo de drogas ilícitas, tales como la cocaína y
el crac, puede también ocasionar un accidente cerebrovascular. La
cocaína puede actuar sobre otros factores de riesgo, tales como la
hipertensión, la enfermedad cardíaca y la enfermedad vascular
desencadenando un accidente cerebrovascular. La cocaína también reduce
el flujo de sangre cerebrovascular relativo hasta en un 30 por ciento,
ocasiona constricción vascular e inhibe el relajamiento vascular,
conduciendo a un estrechamiento de las arterias. También afecta al
corazón, ocasionando arritmias y un ritmo cardiaco acelerado que puede
conducir a la formación de coágulos de sangre.
El consumo de
marihuana también puede ser un factor de riesgo de accidente
cerebrovascular. La marihuana reduce la presión sanguínea y puede
interactuar con otros factores de riesgo, tales como la hipertensión y
el consumo de cigarrillos, ocasionando niveles de presión de sangre
rápidamente fluctuantes, lo que ocasiona daño en los vasos sanguíneos.
Otras
drogas objeto de abuso, tales como las anfetaminas, la heroína y los
esteroides anabólicos (e incluso algunas drogas legales y comunes, tales
como la cafeína y la L-asparaginasa y la pseudoefedrina que se
encuentran en descongestionantes vendidos sin receta), se ha sospechado
que aumentan el riesgo de una persona de sufrir un accidente
cerebrovascular. Muchas de estas drogas son vasoconstrictores, lo que
significa que pueden hacer que los vasos sanguíneos se estrechen y
aumente la presión de la sangre.
Lesiones en la
cabeza y el cuello
Las lesiones en la cabeza o en el cuello
pueden dañar el sistema cerebrovascular y ocasionar un pequeño número
de accidentes cerebrovasculares. La lesión en la cabeza o lesión
cerebral traumática puede ocasionar hemorragia dentro del cerebro, lo
que conduce a un daño similar al ocasionado por un accidente
cerebrovascular hemorrágico. La lesión del cuello, cuando está asociada
con un desgarre espontáneo de las arterias vertebrales o carótidas
ocasionado por una extensión repentina y severa del cuello, rotación del
cuello o presión en la arteria, es una causa que contribuye al
accidente cerebrovascular, especialmente en los adultos jóvenes. Este
tipo de accidente cerebrovascular se llama a menudo "síndrome de
peluquería", y se refiere a la práctica de extender el cuello hacia
atrás para lavarse el cabello en las peluquerías. Los ejercicios
calisténicos del cuello, el beber "de un tirón inclinando la cabeza" y
la manipulación quiropráctica mal realizada del cuello también pueden
aplicar tensión en las arterias vertebrales y carótidas, conduciendo
posiblemente a un accidente cerebrovascular isquémico.
Infecciones
Recientes infecciones virales y bacterianas pueden actuar
con otros factores de riesgo añadiendo un pequeño riesgo de accidente
cerebrovascular. El sistema inmunológico responde a la infección
aumentando la inflamación y las propiedades de la sangre contra la
infección. Lamentablemente, esta respuesta inmunológica aumenta el
número de factores de coagulación en la sangre, lo que conduce a un
riesgo mayor de accidente cerebrovascular embólico-isquémico.
Factores
de riesgo genéticos
Aunque puede no haber un factor
genético único asociado con los accidentes cerebrovasculares, los genes
sí desempeñan un papel importante en la expresión de los factores de
riesgo de accidentes cerebrovasculares, tales como la hipertensión, la
enfermedad cardíaca, la diabetes y las malformaciones vasculares.
También es posible que un riesgo mayor de accidente cerebrovascular
dentro de una familia se deba a factores ambientales, tales como un
estilo de vida sedentario común o malos hábitos de alimentación, en vez
de a factores hereditarios.
Las malformaciones vasculares que
ocasionan un accidente cerebrovascular pueden ser el vínculo genético
más fuerte de todos los factores de riesgo de accidentes
cerebrovasculares. Una malformación vascular es un vaso sanguíneo
anormalmente formado o un grupo de vasos sanguíneos malformados. Una
enfermedad vascular genética llamada CADASIL, que significa "cerebral
autosomal dominant arteriopathy", o en español, arteriopatía cerebral
dominante autosomal, con infartos subcorticales y leucoencefalopatía.
CADASIL
es una enfermedad vascular congénita, genéticamente heredada y rara del
cerebro que ocasiona accidentes cerebrovasculares, demencia
subcortical, dolores de cabeza similares a la migraña y problemas
psiquiátricos. CADASIL es muy debilitante y los síntomas aparecen
usualmente alrededor de la edad de los 45 años. Aunque CADASIL puede
tratarse con cirugía para reparar los vasos sanguíneos defectuosos, los
pacientes mueren a menudo hacia la edad de 65 años. La incidencia exacta
de CADASIL en los Estados Unidos es desconocida.
¿De
qué terapias contra el accidente cerebrovascular están disponibles?
Los
médicos tienen una amplia gama de terapias entre las cuales pueden
seleccionar al determinar el mejor plan terapéutico para un paciente que
presenta un cuadro de accidente cerebrovascular. El tipo de terapia que
un paciente debería recibir depende de la etapa de la enfermedad
cerebrovascular. En general, hay tres etapas de tratamiento: (1) la
prevención del accidente cerebrovascular; (2) la terapia provista
inmediatamente después de la persona sufrir un accidente
cerebrovascular; y (3) la rehabilitación del paciente después de sufrir
el accidente cerebrovascular.
Las terapias para prevenir un
primer accidente cerebrovascular o evitar accidentes cerebrovasculares
recurrentes se basan en el tratamiento de los factores de riesgo
subyacentes de la persona, tales como la hipertensión, la fibrilación
atrial y la diabetes, o prevenir la formación generalizada de coágulos
de la sangre que pueden ocasionar accidentes cerebrovasculares
isquémicos en cada persona, independientemente de si se encuentran
presentes o no factores de riesgo.
Las terapias para el
accidente cerebrovascular agudo tratan de detenerlo mientras éste está
ocurriendo, disolviendo con rapidez el coágulo de sangre que ocasiona el
accidente cerebrovascular, o deteniendo la hemorragia ocasionada por un
accidente cerebrovascular hemorrágico.
El objeto de la
rehabilitación del paciente después de ocurrir el accidente
cerebrovascular consiste en ayudar a la persona a superar las
incapacidades que resultan del daño producido por el accidente
cerebrovascular.
Las terapias para tratar el accidente
cerebrovascular incluyen medicamentos, cirugía y rehabilitación.
Medicamentos
La terapia con medicamentos o fármacos es el tratamiento
más común para el accidente cerebrovascular. Los tipos más populares de
medicamentos utilizados para prevenir o tratar el accidente
cerebrovascular son los agentes antitrombóticos (agentes contra
plaquetas y anticoagulantes), agentes trombolíticos y neuroprotectores.
Los
agentes antitrombóticos evitan la formación de coágulos de sangre que
pueden quedar alojados en una arteria cerebral y que ocasionan
accidentes cerebrovasculares. Los medicamentos contra plaquetas evitan
los coágulos reduciendo la actividad de las plaquetas, las células
sanguíneas que contribuyen a la propiedad coagulante de la sangre. Estos
medicamentos reducen el riesgo de formación de coágulos de sangre,
reduciendo así el riesgo de accidente cerebrovascular isquémico. En el
contexto del accidente cerebrovascular, los médicos prescriben
medicamentos contra plaquetas principalmente con fines de prevención.
El
medicamento más ampliamente conocido y utilizado contra las plaquetas
es la aspirina. Otros medicamentos contra plaquetas son el clopidogrel y
la ticlopidina. El NINDS patrocina una amplia gama de ensayos clínicos
para determinar la eficacia de los medicamentos contra plaquetas para
prevención de accidentes cerebrovasculares.
Los anticoagulantes
reducen el riesgo de sufrir un accidente cerebrovascular al reducir la
propiedad de coagulación de la sangre. Entre los anticoagulantes más
comúnmente utilizados figuran la warfarina (conocida también como
Coumadin®) y la heparina. El NINDS ha auspiciado varios ensayos clínicos
para someter a prueba la eficacia de los anticoagulantes en comparación
con los medicamentos contra las plaquetas.
El estudio clínico
de Prevención del Accidente Cerebrovascular en Fibrilación Atrial (SPAF)
encontró que, aunque la aspirina es una terapia eficaz para prevención
de un segundo accidente cerebrovascular en la mayoría de los pacientes
con fibrilación atrial, algunos pacientes con factores adicionales de
riesgo obtienen mejores resultados con la terapia a base de warfarina.
Otro estudio, el Ensayo de Org 10127 en el Tratamiento del Accidente
Cerebrovascular Agudo (TOAST), sometió a prueba la eficacia de la
heparina de bajo peso molecular (Org 10172) en la prevención de
accidentes cerebrovasculares. El estudio llamado TOAST demostró que los
anticoagulantes de heparina no son generalmente eficaces en prevenir el
accidente cerebrovascular recurrente o mejorar los resultados.
Los
agentes trombolíticos se utilizan para tratar un accidente
cerebrovascular isquémico agudo, mientras que éste se está produciendo,
ocasionado por un bloqueo arterial. Estos medicamentos detienen el
accidente cerebrovascular disolviendo el coágulo de sangre que está
bloqueando el flujo de la sangre al cerebro. El activador plasminógeno
de tejido recombinante (rt-PA) es una forma genéticamente elaborada de
t-PA, una sustancia trombolítica fabricada naturalmente por el cuerpo.
Puede ser eficaz si se administra intravenosamente dentro de las
primeras 3 horas de la aparición de los síntomas del accidente
cerebrovascular, pero debería utilizarse sólo después de que un médico
ha confirmado que el paciente ha sufrido un accidente cerebrovascular
isquémico.
Los agentes trombolíticos pueden aumentar la
hemorragia y, por tanto, han de utilizarse sólo después de una
evaluación cuidadosa del paciente. El Estudio del Accidente
Cerebrovascular rt-PA de NINDS demostró la eficacia de t-PA y en 1996
condujo al primer tratamiento aprobado por la agencia federal Food and
Drug Administration (FDA) para el accidente cerebrovascular isquémico
agudo. Otros agentes trombolíticos se están sometiendo actualmente a
prueba en varios ensayos clínicos.
Los neuroprotectores son
medicamentos que protegen el cerebro contra lesión secundaria ocasionada
por un accidente cerebrovascular (véase el Apéndice). Aunque sólo unos
cuantos neuroprotectores están aprobados por la agencia Food and Drug
Administration (FDA) para uso en la actualidad, muchos están en proceso
de estudio a través de ensayos clínicos.
Hay varias clases
diferentes de neuroprotectores que parecen ser prometedores para
tratamientos futuros. Entre ellos, los antagonistas de calcio, los
antagonistas de glutamato, los antagonistas de opiato, los
antioxidantes, los inhibidores de apoptosis y muchos otros. Uno de los
antagonistas de calcio, la nimodipina, también llamada bloqueador del
canal de calcio, se ha demostrado que reduce el riesgo de daño
neurológico resultante de la hemorragia subaracnoide. Los bloqueadores
del canal de calcio, tales como la nimodipina, actúan reduciendo el
riesgo de vasoespasmo cerebral, un efecto secundario peligroso de la
hemorragia subaracnoide en la que los vasos sanguíneos en el espacio
subaracnoide se restringen erráticamente, cortando el flujo de sangre.
Cirugía
La cirugía puede utilizarse para prevenir un accidente
cerebrovascular, para tratar un accidente cerebrovascular agudo o para
reparar el daño vascular o las malformaciones en el cerebro y alrededor
del mismo. Hay dos tipos predominantes de cirugía para prevención y
tratamiento de los accidentes cerebrovasculares: la endarterectomía
carótida y la derivación extracraneal/intracraneal (EC/IC).
La
endarterectomía carótida es un procedimiento quirúrgico en el que un
médico elimina depósitos grasos (placa) del interior de una de las
arterias carótidas, que están situadas en el cuello y son las
principales proveedoras de sangre al cerebro. Tal como se dijo
anteriormente, la enfermedad arteriosclerosis se caracteriza por una
concentración de placas en el interior de las arterias grandes, y el
bloqueo de una arteria por este material graso se denomina estenosis.
El
NINDS ha patrocinado dos ensayos clínicos grandes para someter a prueba
la eficacia de la endarterectomía carótida: el Ensayo Norteamericano de
Endarterectomía Carótida Sintomática (NASCET) y el Ensayo de
Arteriosclerosis Carótida Asintomática (ACAS). Estos ensayos clínicos
demostraron que la endarterectomía carótida es una terapia segura y
eficaz de prevención del accidente cerebrovascular para la mayoría de
las personas con estenosis de más del 50 por ciento de las arterias
carótidas, cuando la realiza un neurocirujano o un cirujano vascular
cualificado y con experiencia en este campo.
En la actualidad,
el NINDS patrocina el Ensayo de Endarterectomía de Revascularización
Carótida frente al Ensayo de Stenting (CREST), un ensayo clínico grande
concebido para someter a prueba la eficacia de la endarterectomía
carótida frente a un procedimiento quirúrgico más nuevo para estenosis
carótida llamado stenting. El procedimiento incluye insertar un catéter
largo y delgado en una arteria en la pierna y llevar el catéter a través
del sistema vascular hasta la estenosis estrecha de la arteria carótida
en el cuello. Una vez que el catéter está colocado en la arteria
carótida, el radiólogo expande el stent con un globo en la punta del
catéter. El ensayo clínico CREST someterá a prueba la eficacia de la
nueva técnica quirúrgica frente a la técnica estándar establecida de
cirugía de endarterectomía carótida.
La cirugía de derivación
extracraneal/intracraneal (EC/IC), es un procedimiento que restaura el
flujo sanguíneo a una zona del tejido cerebral privada de sangre,
mediante el reencaminamiento de una arteria saludable en el cuero
cabelludo a la zona del tejido cerebral afectada por una arteria
bloqueada. El Estudio de Derivación Extracraneal/Intracraneal (EC/IC),
patrocinado por NINDS sometió a prueba la capacidad de esta cirugía para
prevenir accidentes cerebrovasculares recurrentes en pacientes con
arteriosclerosis. El estudio demostró que, a la larga, la EC/IC no
parece beneficiar a estos pacientes. La cirugía se realiza aún
ocasionalmente en pacientes con aneurismas, con algunos tipos de
enfermedad de las arterias pequeñas, y con ciertas anomalías vasculares.
Un procedimiento quirúrgico útil para el tratamiento de las
aneurismas cerebrales que ocasionan hemorragia subaracnoide es la
técnica llamada "clipping". Esta técnica consiste en aislar con pinzas
la aneurisma separándola del vaso sanguíneo, con lo que se reduce la
posibilidad de que explote y sangre.
Una nueva terapia que está
obteniendo amplia atención es la técnica de bucle desmontable para el
tratamiento de las aneurismas intercraneanas de alto riesgo. Se inserta
un pequeño bucle de platino a través de una arteria en el muslo y se
pasa a través de las arterias hasta el lugar de la aneurisma. El bucle
se suelta luego en la aneurisma donde evoca una respuesta inmunológica
del cuerpo. El cuerpo produce un coágulo de sangre dentro de la
aneurisma, fortaleciendo las paredes arteriales y reduciendo el riesgo
de ruptura. Una vez que la aneurisma ha sido estabilizada, un
neurocirujano puede cortar la aneurisma con menos riesgo de hemorragia y
muerte para el paciente.
 --------------- abrir
aquí para acceder al documento NINDS NIH completo (del cual no se
editan tablas ni cuadros):
Accidente
Cerebrovascular: Esperanza en la Investigación: National Institute of
Neurological Disorders and Stroke (NINDS)----------------  Terapia
de rehabilitación Terapia
de rehabilitación
El accidente cerebrovascular es la causa
número uno de incapacitación grave en los adultos de los Estados
Unidos. La incapacitación producida por los accidentes cerebrovasculares
es devastadora para el paciente y para su familia, pero se dispone de
terapias que ayudan a rehabilitar a los pacientes que sufren un
accidente cerebrovascular.
Para la mayoría de los pacientes, la
terapia física es la piedra angular del proceso de rehabilitación. Un
terapista físico utiliza el adiestramiento, los ejercicios y la
manipulación física del cuerpo del paciente con la intención de
restaurar el movimiento, el equilibrio y la coordinación. El objetivo de
la terapia física es lograr que el paciente que sufre un accidente
cerebrovascular vuelva a aprender actividades motoras simples, tales
como caminar, sentarse, ponerse de pie, acostarse, y el proceso de
cambiar de un tipo de movimiento a otro.
Otro tipo de terapia
que incluye volver a aprender actividades del diario es la terapia
ocupacional. La terapia ocupacional también incluye ejercicios y
adiestramiento para ayudar a los pacientes a volver a aprender
actividades cotidianas, tales como comer, beber y tragar, vestirse,
bañarse, cocinar, leer y escribir, y el cuidado personal. El objetivo de
la terapia ocupacional es ayudar al paciente volver se independiente o
alcanzar el nivel más alto posible de independencia.
Los
problemas del habla y del lenguaje surgen cuando se produce daño
cerebral en los centros del lenguaje del cerebro. Debido a la gran
capacidad que tiene el cerebro para aprender y cambiar (cualidad
conocida como plasticidad cerebral), otras áreas del cerebro pueden
adaptarse para asumir las funciones perdidas.
La terapia del
habla ayuda a los pacientes que sufren un accidente cerebrovascular a
volver a aprender el lenguaje y la dicción o aprender otras formas de
comunicación. La terapia del habla es apropiada para los pacientes que
no tienen déficit cognoscitivos o de pensamiento, pero que tienen
problemas en comprender las palabras habladas o escritas o problemas en
como formar frases. Un terapista del habla ayuda a los pacientes que
sufren un accidente cerebrovascular a ayudarse a sí mismos trabajando
por mejorar las destrezas del lenguaje, encontrar otras formas posibles
de comunicación y adquirir otras aptitudes para hacerle frente a la
frustración de no ser capaz de comunicarse plenamente. Con tiempo y
paciencia, una persona que sobrevive a un accidente cerebrovascular
debería poder recuperar algunas de las capacidades del lenguaje y del
habla y, a veces, todas ellas.
Muchos de los pacientes requieren
ayuda psicológica o psiquiátrica durante el proceso de rehabilitación.
Los problemas psicológicos, tales como la depresión, la ansiedad, la
frustración y el coraje, son condiciones comunes después de ocurrir un
accidente cerebrovascular. La terapia del habla, junto con medicación
apropiada, puede ayudar a aliviar algunos de los problemas mentales y
emocionales que resultan como consecuencia del accidente
cerebrovascular. Muchas veces, también es beneficioso que los miembros
de la familia del paciente reciban ayuda psicológica.
Para más
información sobre la rehabilitación del paciente que sufre un accidente
cerebrovascular, diríjase al Centro Nacional de Información sobre
Rehabilitación, un servicio del Instituto Nacional de Investigación
sobre la Incapacidad y la Rehabilitación.
¿Qué
incapacidades pueden resultar de un accidente cerebrovascular?
Aunque
el accidente cerebrovascular es una enfermedad del cerebro, puede
afectar a todo el cuerpo. Algunas de las incapacidades que pueden
resultar de un accidente cerebrovascular son la parálisis, déficits
cognoscitivos, problemas del habla, dificultades emocionales, problemas
de la vida diaria y dolor.
Parálisis: Una incapacidad
común que resulta de un accidente cerebrovascular es la parálisis en un
lado del cuerpo, llamada hemiplejía. Una incapacidad relacionada que no
es tan debilitante como la parálisis es la debilidad de un lado del
cuerpo o hemiparesis. La parálisis o la debilidad puede afectar sólo a
la cara, un brazo, o una pierna, o puede afectar a todo un lado del
cuerpo y a la cara. Una persona que sufre un accidente cerebrovascular
en el hemisferio izquierdo del cerebro presentará parálisis del lado
derecho o paresis. A la inversa, una persona que sufre un accidente
cerebrovascular en el hemisferio derecho del cerebro presentará déficit
en el lado izquierdo del cuerpo. Un paciente que sufre un accidente
cerebrovascular también podrá presentar problemas con las actividades
diarias más simples, tales como caminar, vestirse, comer y utilizar el
cuarto de baño. Los déficits motores pueden resultar del daño de la
corteza motora en los lóbulos frontales del cerebro o del daño de las
partes inferiores del cerebro, tales como el cerebelo, que controla el
equilibrio y la coordinación. Algunos pacientes que sufren accidentes
cerebrovasculares también presentan problemas en comer y tragar,
llamados disfagia.
Déficits cognoscitivos: Un
accidente cerebrovascular puede ocasionar problemas de raciocinio,
conciencia, atención, aprendizaje, hacer juicio y memoria. Si los
problemas cognoscitivos son severos, el paciente puede tener apraxia,
agnosia o "descuido". En el contexto del accidente cerebrovascular,
"descuido" de conciencia significa que un paciente no tiene conocimiento
de un lado de su cuerpo o un lado del campo visual y no está consciente
del déficit. Un paciente que ha sufrido un accidente cerebrovascular
puede estar inconsciente de lo que le rodea o puede estar inconsciente
de déficits mentales resultantes del accidente cerebrovascular.
Déficits
de lenguaje: Las personas víctimas de un accidente cerebrovascular
tienen a menudo problemas en comprender o formar frases. Un déficit de
comprensión del lenguaje se llama afasia. El problema en hablar o formar
palabras se llama disartria. Los problemas del lenguaje resultan
generalmente de daño a los lóbulos temporales y parietales izquierdos
del cerebro.
Déficits emocionales: Un accidente
cerebrovascular puede conducir a problemas emocionales. Los pacientes
que sufren un accidente cerebrovascular pueden tener dificultad en
controlar sus emociones o pueden expresar emociones inapropiadas en
ciertas situaciones. Una incapacidad común que ocurre en muchos
pacientes que han sufrido un accidente cerebrovascular es la depresión.
La depresión puede ser más que una tristeza general resultante del
incidente de accidente cerebrovascular. Es un problema de comportamiento
clínico que puede dificultar la recuperación y la rehabilitación y
puede incluso conducir al suicidio. La depresión posterior al accidente
cerebrovascular se trata como cualquier depresión, con medicamentos
antidepresores y mediante la terapia.
Dolor:
Los pacientes pueden experimentar dolor, entumecimiento incómodo o
sensaciones extrañas después de sufrir un accidente cerebrovascular.
Esas sensaciones pueden deberse a muchos factores, entre ellos, daño de
las regiones sensoriales del cerebro, articulaciones inflexibles o una
extremidad incapacitada.
 |
|
|
|
Réponse |
Message 10 de 10 de ce thème |
|

Un tipo poco común de dolor resultante de un accidente cerebrovascular
se llama dolor central de accidente cerebrovascular o síndrome de dolor
central (SDC, en inglés CPS). El síndrome de dolor central resulta de
daño a un área del cerebro central llamada tálamo. El dolor es una
mezcla de sensaciones, entre las que figuran las de calor y frío, ardor,
hormigueo, falta de sensación, punzadas agudas y dolor intenso
subyacente. El dolor es a menudo peor en las extremidades –las manos y
los pies –y empeora con el movimiento y los cambios de temperatura, en
especial las temperaturas frías. Lamentablemente, puesto que la mayoría
de los medicamentos contra el dolor proporcionan poco alivio de estas
sensaciones, existen muy pocos tratamientos o terapias para combatir el
síndrome de dolor central.
¿Qué riesgos especiales
afrontan las mujeres?
Algunos factores de riesgo
relacionados con el accidente cerebrovascular se aplican sólo a las
mujeres. Figuran principalmente entre éstos el embarazo, el parto y la
menopausia. Estos factores de riesgo están vinculados con las
fluctuaciones hormonales y los cambios que afectan a las mujeres en
diferentes etapas de la vida. La investigación realizada en estas
últimas décadas ha demostrado que los anticonceptivos orales de dosis
elevada, la clase utilizada en la década de 1960 y 1970, pueden aumentar
el riesgo de accidente cerebrovascular en las mujeres. Afortunadamente,
los anticonceptivos orales con dosis elevadas de estrógeno se han
dejado de utilizar y han sido sustituidos por anticonceptivos orales más
seguros y eficaces con dosis más bajas de estrógeno. Algunos estudios
han demostrado que los anticonceptivos orales de baja dosis más nuevos
pueden no aumentar notablemente el riesgo de accidente cerebrovascular
en las mujeres.
Otros estudios han demostrado que el embarazo y
el parto pueden colocar a una mujer en situación de riesgo mayor para un
accidente cerebrovascular. El embarazo aumenta el riesgo de accidente
cerebrovascular hasta 3-13 veces. Naturalmente, el riesgo de accidente
cerebrovascular en las mujeres jóvenes de edad reproductiva es en primer
lugar muy pequeño, por lo que un incremento moderado en el riesgo
durante el embarazo es aún un riesgo relativamente pequeño. El embarazo y
el parto ocasionan accidentes cerebrovasculares en unas 8 de cada
100,000 mujeres. Lamentablemente, un 25 por ciento de los accidentes
cerebrovasculares durante el embarazo terminan en la muerte y los
accidentes cerebrovasculares hemorrágicos, aunque son raros, constituyen
aún la causa principal de muerte materna en los Estados Unidos. La
hemorragia subaracnoide, en particular, ocasiona de una a cinco muertes
maternas por 10,000 embarazos.
Un estudio patrocinado por el
NINDS demostró que el riesgo de accidente cerebrovascular durante el
embarazo es mayor en el periodo posparto—las 6 semanas después del
alumbramiento. El riesgo de accidente cerebrovascular isquémico después
del embarazo es unas nueve veces más elevado y el riesgo de accidente
cerebrovascular hemorrágico es más de 28 veces más alto para las mujeres
después del parto que para las mujeres que no están embarazadas o en la
etapa posparto. Se desconoce la causa.
De la misma forma que
los cambios hormonales durante el embarazo y el parto están asociados
con un mayor riesgo de accidente cerebrovascular, los cambios hormonales
al final de los años reproductivos pueden aumentar el riesgo de
accidente cerebrovascular. Varios estudios han demostrado que la
menopausia, el final de la capacidad reproductiva de una mujer marcada
por la terminación de su ciclo menstrual, puede incrementar el riesgo de
accidente cerebrovascular entre las mujeres. Afortunadamente, algunos
estudios han indicado que la terapia de sustitución hormonal puede
reducir algunos de los efectos de la menopausia y disminuir el riesgo de
accidente cerebrovascular.
En la actualidad, el NINDS está
patrocinando el Ensayo de Estrógeno para Combatir el Accidente
Cerebrovascular en las Mujeres (WEST), un ensayo doble ciego, controlado
con placebo, aleatorizado, que tiene como meta determinar si la terapia
a base de estrógeno puede reducir el riesgo de muerte o de accidente
cerebrovascular recurrente en las mujeres posmenopáusicas que tienen un
historial de reciente accidente cerebrovascular isquémico transitorio o
de accidente cerebrovascular no incapacitante.
El mecanismo
mediante el cual el estrógeno puede resultar beneficioso para las
mujeres posmenopáusicas podría incluir su rol en el control del
colesterol. Los estudios han demostrado que el estrógeno aumenta los
niveles de la lipoproteína de alta densidad (colesterol bueno), y reduce
los niveles de la lipoproteína de baja densidad (colesterol malo).
¿Están
los niños y los jóvenes sometidos a riesgo de accidente
cerebrovascular?
Los niños tienen factores de riesgo que
les son únicos. Las personas jóvenes parecen sufrir accidentes
cerebrovasculares hemorrágicos más que accidentes cerebrovasculares
isquémicos, una diferencia significativa frente a otros grupos de mayor
edad, en los cuales los accidentes cerebrovasculares isquémicos
constituyen la mayoría de los casos. Los accidentes cerebrovasculares
hemorrágicos representan un 20 por ciento de todos los accidentes
cerebrovasculares en los Estados Unidos y muchos de estos ocurren en los
jóvenes.
Los expertos clínicos separan a menudo a los "jóvenes"
en dos categorías: los que tienen menos de 15 años de edad y los que
tienen de 15 a 44 años de edad. Las personas de 15 a 44 años de edad son
consideradas generalmente como adultos jóvenes y tienen muchos de los
factores de riesgo citados anteriormente, tales como el consumo de
cigarrillos y drogas, el abuso del alcohol, el embarazo, lesiones a la
cabeza y al cuello, enfermedad cardiaca, malformaciones del corazón e
infecciones. Algunas otras causas del accidente cerebrovascular en los
jóvenes están vinculadas con enfermedades genéticas.
Entre las
complicaciones médicas que pueden conducir a accidentes
cerebrovasculares en los niños figuran la infección intracraneal, la
lesión cerebral, malformaciones vasculares tales como el síndrome de
moyamoya, la enfermedad vascular oclusiva y trastornos genéticos, tales
como la anemia falciforme, la esclerosis tuberosa y el síndrome de
Marfan.
Los síntomas de accidente cerebrovascular en los niños
difieren de los de los adultos y adultos jóvenes. Un niño que sufre un
accidente cerebrovascular puede tener convulsiones, pérdida repentina
del habla, pérdida del lenguaje expresivo (incluido el lenguaje corporal
y los gestos), hemiparesis (debilidad de un lado del cuerpo),
hemiplejía (parálisis en un lado del cuerpo), disartria (impedimento del
habla), dolor de cabeza o fiebre. Constituye una emergencia médica
cuando el niño presenta algunos de estos síntomas.
La condición
subyacente que condujo al accidente cerebrovascular en los niños debería
determinarse y controlarse para evitar futuros accidentes
cerebrovasculares. Por ejemplo, un estudio clínico reciente patrocinado
por el Instituto Nacional del Corazón, el Pulmón y la Sangre, encontró
que el administrar transfusiones de sangre a los niños de corta edad con
anemia falciforme reduce grandemente el riesgo de accidente
cerebrovascular. El Instituto sugiere incluso tratar de evitar un
accidente cerebrovascular en los niños de alto riesgo dándoles
transfusiones de sangre antes de que experimenten un accidente
cerebrovascular.
La mayoría de los niños que sufren un accidente
cerebrovascular saldrán del mismo mejor que los adultos después del
tratamiento y la rehabilitación. Esto se debe en parte a la gran
plasticidad del cerebro inmaduro, y a la capacidad de los niños de
adaptarse a los déficits y a la lesión sufrida. Los niños que sufren
convulsiones junto con un accidente cerebrovascular no se recuperan tan
bien como los niños que no tienen convulsiones. Algunos niños pueden
presentar hemiplejía residual, aunque la mayoría aprenderá con el tiempo
a caminar.
¿Qué investigación realiza el NINDS?
El
NINDS es la principal institución que apoya la investigación sobre los
accidentes cerebrovasculares en los Estados Unidos y patrocina una
amplia gama de estudios experimentales de investigación, desde
investigaciones de los mecanismos biológicos básicos hasta estudios con
modelos animales y ensayos clínicos.
En la actualidad, los
investigadores del NINDS estudian los mecanismos de los factores de
riesgo de accidente cerebrovascular y el proceso de daño cerebral que
resulta del mismo. Parte de este daño cerebral puede ser secundario
frente a la muerte inicial de las células cerebrales ocasionada por la
falta de flujo de sangre al tejido cerebral. Esta ola secundaria de
lesiones cerebrales es un resultado de una reacción tóxica al daño
primario y afecta principalmente a un elemento neuroquímico excitatorio,
conocido como glutamato.
El glutamato en el cerebro normal
funciona como mensajero químico entre las células cerebrales,
permitiéndoles comunicarse. Pero una cantidad excesiva de glutamato en
el cerebro ocasiona demasiada actividad y las células cerebrales "se
queman" rápidamente con tanta excitación, liberando más productos
químicos tóxicos, tales como caspasas, cytokines, monocitos y radicales
libres de oxígeno. Estas sustancias envenenan el medio ambiente químico
de las células circundantes, iniciando una cascada de degeneración y
muerte celular programada, llamada opoptosis.
Investigadores del
NINDS estudian los mecanismos subyacentes en este accidente
cerebrovascular secundario que consiste principalmente en inflamación,
toxicidad y una descomposición de los vasos sanguíneos que proporcionan
la sangre al cerebro. Los investigadores también buscan formas de
prevenir la lesión secundaria del cerebro proporcionando diferentes
tipos de neuroprotección para las células salvables que eviten la
inflamación y bloqueen algunos de los productos químicos tóxicos creados
por las células del cerebro que están muriendo. Con esta investigación
los científicos esperan producir agentes neuroprotectores para evitar el
daño secundario al cerebro.
Para más información sobre la
excitotoxicidad, la neuroprotección y la cáscada isquémica, consulten el
Apéndice en la parte posterior de este documento.
Otra área de
investigación incluye a los experimentos con vasodilatadores,
medicamentos que amplían o dilatan los vasos sanguíneos y, por tanto,
aumentan el flujo de sangre al cerebro. Los vasodilatadores han sido
utilizados desde hace tiempo para tratar muchos problemas médicos, entre
ellos, la enfermedad cardiaca. Los investigadores esperan que los
vasodilatadores ayuden en la rehabilitación de las personas que sufren
un accidente cerebrovascular aumentando el flujo de sangre al cerebro.
Hasta la fecha, lamentablemente, han demostrado un éxito limitado,
posiblemente debido a que no se han administrado lo suficientemente
rápido después de la aparición de un accidente cerebrovascular.
La
investigación básica también se ha concentrado en la genética del
accidente cerebrovascular y los factores de riesgo del mismo. Un área de
investigación en la que entra en juego la genética es la terapia de
genes. La terapia de genes incluye colocar un gen para una proteína
deseada en ciertas células del cuerpo. El gen insertado "programará"
luego la célula para producir la proteína deseada. Si suficientes
células en las áreas correctas producen suficiente proteína, entonces la
proteína podría ser terapéutica.
Los científicos han de
encontrar formas de trasladar el AND (en inglés DNA) terapéutico a las
células apropiadas y han de aprender a transmitir suficiente ADN (DNA) a
un número suficiente de células de forma que los tejidos produzcan una
cantidad terapéutica de proteína. La terapia de genes está en las etapas
iniciales de desarrollo y hay muchos problemas que superar, incluidos
los de aprender a penetrar la barrera sanguínea-cerebral sumamente
impenetrable y cómo detener la reacción inmunológica del huésped al
virus que transporta el gen a las células. Algunas de las proteínas
utilizadas para la terapia en caso de accidente cerebrovascular podría
incluir proteínas neuroprotectoras, proteínas antiinflamatorias y
proteínas de reparación celular/AND (DNA), entre otras.
El NINDS
apoya y realiza una amplia serie de estudios en animales, desde la
investigación genética sobre zebrafish hasta la investigación de
rehabilitación en simios. Gran parte de la investigación con animales
del Instituto incluye a roedores, especialmente ratones y ratas. Por
ejemplo, un estudio sobre la hipertensión y el accidente cerebrovascular
utiliza ratas que han sido criadas de forma que sean hipertensivas y
por tanto susceptibles a sufrir un accidente cerebrovascular. Al
estudiar el accidente cerebrovascular en las ratas, los científicos
esperan obtener un mejor cuadro de lo que pudiera estar ocurriendo en
los pacientes humanos. Los científicos también pueden utilizar modelos
animales para someter a prueba intervenciones terapéuticas prometedoras.
Si una terapia resulta beneficiosa para los animales, entonces los
científicos pueden considerar someter a prueba la terapia en seres
humanos.
Un área de investigación prometedora sobre los
accidentes cerebrovasculares con animales incluye la hibernación. Una
disminución espectacular del flujo de sangre al cerebro en los animales
que hibernan es extensa—suficientemente extensa que mataría a un animal
no hibernante. Durante la hibernación, el metabolismo de un animal se ve
frenado, la temperatura del cuerpo desciende y las necesidades de
energía y oxígeno de las células cerebrales disminuyen.
Si los
científicos pueden descubrir cómo los animales hibernan sin experimentar
daño cerebral, entonces quizás puedan descubrir formas de detener el
daño cerebral asociado con el menor flujo de sangre en los pacientes que
sufren accidentes cerebrovasculares. Otros estudios examinan el papel
de la hipotermia, o reducción en la temperatura del cuerpo, sobre el
metabolismo y la neuroprotección.
Tanto la hibernación como la
hipotermia guardan relación con la hipoxia y el edema. La hipoxia, o
anoxia, ocurre cuando no hay suficiente oxígeno para que las células
cerebrales puedan funcionar como es debido. Puesto que las células
cerebrales requieren grandes cantidades de oxígeno para atender sus
necesidades energéticas, son especialmente vulnerables a la hipoxia.
Ocurre edema cuando el equilibrio químico del tejido cerebral es
perturbado y el agua o fluidos fluyen a las células cerebrales, haciendo
que se hinchen y exploten, soltando su contenido tóxico a los tejidos
circundantes. El edema es una causa de hinchazón del tejido cerebral en
general y contribuye a la lesión secundaria asociada con un accidente
cerebrovascular.
Los estudios de investigación básica y los
estudios con animales mencionados anteriormente no incluyen a personas y
caen dentro de la categoría de investigación pre-clínica. En la
investigación clínica participan personas. Un área de investigación que
ha hecho la transición de modelos animales a investigación clínica es el
estudio de los mecanismos subyacentes en la plasticidad del cerebro y
la reconexión neuronal que ocurre después de un accidente
cerebrovascular.
Nuevos adelantos en las técnicas de imágenes y
en la rehabilitación han demostrado que el cerebro puede compensar la
función perdida como resultado de un accidente cerebrovascular. Cuando
las células en un área del cerebro responsable de una determinada
función mueren, el paciente se torna incapaz de desempeñar dicha
función. Por ejemplo, un paciente que ha sufrido un accidente
cerebrovascular con infarto en el área del cerebro responsable del
reconocimiento facial se torna incapaz de reconocer las caras, un
síndrome llamado agnosia facial. Pero, con el tiempo, la persona puede
llegar a reconocer las caras nuevamente, aún cuando el área del cerebro
originalmente programada para realizar dicha función permanezca muerta.
La
plasticidad del cerebro y la reconexión de las conexiones neurales
permiten a una parte del cerebro cambiar funciones y asumir las
funciones más importantes de una parte incapacitada. Esta reconexión del
cerebro y restauración de la función, que el cerebro trata de hacer
automáticamente, puede ayudarse con la terapia. Los científicos están
trabajando por encontrar nuevas y mejores formas de ayudar al cerebro a
repararse para restablecer funciones importantes en el paciente que
sufre un accidente cerebrovascular.
Un ejemplo de una terapia
resultante de esta investigación es el uso del estímulo magnético
transcraneal (EMT - en inglés TMS), en la rehabilitación del paciente
que sufre un accidente cerebrovascular. Algunas pruebas indican que el
EMT, en el que se transmite una pequeña corriente magnética a un área
del cerebro, quizás pueda aumentar la plasticidad del cerebro y acelerar
la recuperación de la función después de un accidente cerebrovascular.
El instrumento de EMT es un pequeño bucle que se mantiene fuera de la
cabeza, sobre la parte del cerebro que necesita estímulo. En la
actualidad, varios estudios en el NINDS están sometiendo a prueba el
hecho de si el EMT tiene algún valor para aumentar la función motora y
para mejorar la recuperación funcional.
Ensayos
clínicos
La investigación clínica se realiza usualmente en
una serie de ensayos que se hacen progresivamente mayores. Un ensayo
clínico de la Etapa I se basa directamente en las lecciones aprendidas
de la investigación básica y animal y se utiliza para someter a prueba
la seguridad de la terapia para una determinada enfermedad y a fin de
estimar la posible eficacia en unos cuantos sujetos humanos.
Un
ensayo clínico de la Etapa II conlleva generalmente el uso de muchos
sujetos en varios centros diferentes y se utiliza para someter a prueba
la seguridad y posible eficacia de una escala más amplia, a fin de
someter a prueba distintas dosis de medicamentos o perfeccionar técnicas
de cirugía y determinar la mejor metodología y medidas del resultado
para el ensayo clínico mayor de la tercera etapa que se realizará.
Un
ensayo clínico de la Etapa III es la empresa mayor de la investigación
clínica. Este tipo de ensayo incluye a menudo muchos centros y muchos
sujetos. El ensayo clínico tiene comúnmente dos grupos de pacientes que
reciben tratamientos diferentes, pero toda la demás atención médica
estándar es la misma y representa la mejor atención médica disponible.
El ensayo clínico puede comparar dos tratamientos o, si hay sólo un
tratamiento que probar, los pacientes que no reciben la terapia de la
prueba reciben en vez de ello un placebo. Se les dice a los pacientes
que el tratamiento adicional que están recibiendo puede ser el
tratamiento activo o puede ser un placebo.
Muchos ensayos de la
Etapa III se denominan ensayos clínicos doble ciegos, aleatorizados.
Doble ciego significa que ni los sujetos ni los médicos ni las
enfermeras que tratan a los sujetos y determinan la respuesta a la
terapia saben qué tipo de tratamiento recibe el sujeto. La
aleatorización se refiere a la colocación de los sujetos en uno de los
grupos de tratamiento de forma que no sea pronosticada por los pacientes
o por los investigadores. En estos ensayos clínicos participan
generalmente muchos investigadores y su conclusión requiere muchos años.
La hipótesis y los métodos del ensayo son muy exactos y bien
planificados. Los diseños de los ensayos clínicos, así como los
conceptos de exigir que los ensayos sean doble ciegos y estén
aleatorizados, han evolucionado a través de años de experimentación,
ensayo y error. En la actualidad, los investigadores están formulando
nuevos diseños para aumentar al máximo la oportunidad de que todos los
sujetos reciban la terapia.
La mayoría de los tratamientos para
uso general provienen de los ensayos clínicos de la Etapa III. Después
de que ha concluido uno o más de los ensayos clínicos de la Etapa III, y
si los resultados son positivos para el tratamiento, los investigadores
pueden solicitar a la FDA (Food and Drug Administration), aprobación
del gobierno para utilizar el medicamento o el procedimiento para tratar
a los pacientes. Una vez que la agencia federal FDA ha aprobado el
tratamiento o el procedimiento, puede ser utilizado por médicos
cualificados en todo el país. El sobre al dorso de este folleto contiene
tarjetas con información acerca de algunos de los numerosos ensayos
clínicos sobre accidentes cerebrovasculares apoyados o concluidos por el
NINDS.
-------------
¿Dónde puedo encontrar más
información?
Para obtener información adicional sobre
los programas investigación del NINDS, contacte a la Unidad de Recursos
Neurológicos y Red de Información del Instituto (BRAIN por su sigla en
inglés) en:
BRAIN
P.O. Box 5801
Bethesda, MD 20824
(800)
352-9424
http://www.ninds.nih.gov  |
|
|
 Premier
Premier
 Précédent
2 a 10 de 10
Suivant
Précédent
2 a 10 de 10
Suivant
 Dernier
Dernier
|
|
| |
|
|
©2025 - Gabitos - Tous droits réservés | |
|
|

